sclerosi multipla
sclerosi multipla
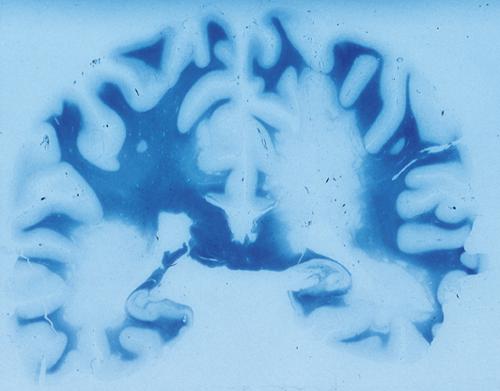
Malattia neurologica caratterizzata dalla presenza di numerose aree di infiammazione costituite da piccoli focolai (lesioni) di demielinizzazione distribuiti nella sostanza bianca di tutto il sistema nervoso centrale e da proliferazione di astrociti (cellule della glia); questi fenomeni comportano un rallentamento o un blocco totale della trasmissione nervosa. Tale fenomeno si manifesta con la compromissione o addirittura la perdita delle funzioni esercitate dalle strutture nervose coinvolte dalla lesione. Per l’esordio in età giovanile e il lungo decorso, può essere considerata una patologia neurologica tra le più invalidanti. Essendo una malattia cronica, rilevanti sono anche i suoi aspetti familiari e sociali.
Eziopatogenesi
La s. m. ha un esordio variabile tra i 15 e i 50 anni, con un picco di incidenza intorno ai 30, e colpisce le donne più frequentemente degli uomini, con un rapporto di circa 2:1. In Italia circa 57.000 persone ne sono colpite e si registrano ca. 1.800 nuovi casi all’anno. L’eziologia è tuttora sconosciuta, come pure i meccanismi patogenetici responsabili della demielinizzazione e del decorso clinico, ma è probabile che la s. m. sia causata da fattori ambientali che agiscono su un terreno geneticamente predisposto. Il fattore ambientale che scatena la malattia forse potrebbe essere un agente virale, che ‘disorienta’ il sistema immunitario, inducendolo a reagire contro la mielina che circonda le fibre nervose. Per questo motivo la s. m. è considerata una malattia autoimmune: infatti si sviluppa accompagnandosi alla presenza di anticorpi specifici nel liquor dei pazienti e il trattamento con sostanze che modulano la risposta immunitaria, come l’interferone-γ (IFN-γ), è in grado di indurre una risposta infiammatoria mediata dai linfociti T che porta a un peggioramento dei sintomi.
Segni e sintomi
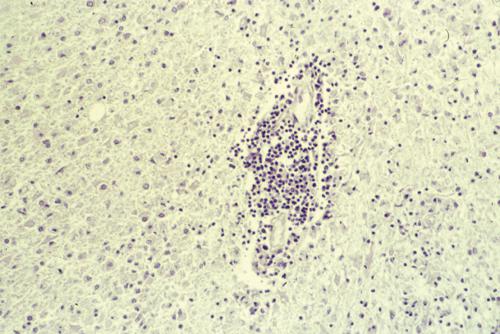
I sintomi della s. m. sono molto variabili. Più estesa è l’area di demielinizzazione, maggiore è la gravità. In relazione alla topografia delle aree coinvolte si può osservare un corteo sintomatologico specifico, come disturbi della vista, della mobilità e dell’equilibrio. Lesione tipica della s. m. è la placca, un’area di demielinizzazione, nell’ambito della sostanza bianca del sistema nervoso centrale. In fase acuta, tale lesione è caratterizzata da un infiltrato infiammatorio, che comporta l’alterazione della barriera ematoencefalica, cui consegue la rottura delle guaine mieliniche. Le aree di lesione sono preferenzialmente distribuite intorno ai ventricoli cerebrali. Sono frequentemente interessati il corpo calloso, i nervi ottici e il tronco cerebrale. Anche il midollo spinale è spesso sede di lesioni, soprattutto nel tratto cervicale, a livello delle colonne dorsali, delle regioni subpiali e intorno al solco anteriore. Seguono la comparsa di una proliferazione di astrociti e una perdita assonale irreversibile, oppure si verifica una rimielinizzazione più o meno parziale. Una buona parte delle lesioni può andare incontro a un processo di regressione completa dell’infiammazione. In tale evenienza, il sintomo può regredire fino a simulare una completa guarigione. Si tratta però di una semplice temporanea remissione, perché, dopo la fase di benessere, la fenomenologia deficitaria si ripresenta con caratteri di maggior gravità e con l’aggiunta di nuovi sintomi. Nello stadio conclamato i fenomeni paretici o paralitici sono più evidenti, specialmente a carico degli arti inferiori, e si hanno anche nistagmi, disturbi dell’articolazione della parola che diviene lenta e scandita, tremori nell’esecuzione dei movimenti (tremori intenzionali).
Diagnosi
La diagnosi si basa su dati clinici e strumentali. La presenza di sintomi attribuibili a diverse strutture cerebrali e in momenti diversi è essenziale e spesso sufficiente per una diagnosi di certezza. I principali esami strumentali sono l’esame del liquor e la RMN, fondamentale per valutare non soltanto la sede e l’estensione delle zone di demielinizzazione, ma anche la fase di attività e il decorso della malattia, nonché l’efficacia dei trattamenti.
Terapia
La somministrazione endovenosa di alte dosi di steroidi è il trattamento più indicato per la fase acuta della malattia, allo scopo di ridurre i sintomi clinici e i tempi della ripresa funzionale. Per prevenire la comparsa di riacutizzazioni si usa l’interferone-β (IFN-β), normalmente prodotto dall’organismo per modulare la risposta immunitaria, che è in grado di diminuire la frequenza delle esacerbazioni cliniche e la progressione del danno encefalico. Altri trattamenti, seppur di minore efficacia, si basano su farmaci immunosoppressivi o su un anticorpo monoclonale (natalizumab) capace di interferire con l’azione dei linfociti responsabili del danno al sistema nervoso.