Sanità
SANITÀ
Medicina e società
di Alfons Labisch
Medicina e società: delineazione della problematica
Nei confronti della medicina domina un atteggiamento ambivalente. Da un lato vi è una cieca fiducia nella sua onnipotenza, che alimenta speranze e aspettative a volte eccessive, dall'altro troviamo la 'protesta attiva' di molti cittadini, soprattutto malati cronici, che rivolgono una critica radicale alla medicina e alla classe medica. Se da un lato è in costante aumento la domanda per i 'servizi' della 'medicina ufficiale' messi a disposizione dal progresso tecnico-scientifico e percepiti come un diritto, dall'altro i metodi terapeutici 'alternativi', la cosiddetta 'medicina naturale', riscuotono un successo crescente tra la popolazione.
Un'analoga ambivalenza si riscontra anche nell'ambito della politica sanitaria. Se da un lato la maggioranza dei paesi è alle prese con il problema della limitazione dei costi dell'assistenza sanitaria, dall'altro si riconosce che a fronte dello sviluppo demografico la richiesta di servizi medici è destinata inevitabilmente ad aumentare. Nel moderno Stato sociale cresce inoltre l'esigenza di una politica sanitaria che renda accessibili le innovazioni della medicina a cerchie più ampie della popolazione.
Un'analisi critica del ruolo della medicina è stata sviluppata infine nell'ambito delle scienze sociali. Un importante contributo in questa direzione fu offerto da Zola (v., 1972), al quale si deve la definizione della medicina come "istituzione di controllo sociale" in quanto strumento di potere e dominio. Nell'ambito della ricerca storica, antropologica e sociologica venne coniato il concetto di 'medicalizzazione', per indicare gli effetti sociali della medicina che trascendono la sfera strettamente terapeutica, ad esempio la creazione di ruoli sociali e di modelli di comportamento (in particolare femminili), o l'ambito complessivo della 'medicalizzazione della devianza' (v. Conrad e Schneider, 1980).
Il tema di cui ci proponiamo di delineare alcuni aspetti è il rapporto tra medicina e società. Poiché la medicina non può esistere al di fuori della società, sarebbe peraltro più corretto parlare di 'medicina nella società'. È chiaro che la contrapposizione tra medicina ufficiale e medicina 'naturale', il dibattito politico sul contenimento dei costi dell'assistenza medica, nonché la tesi di una 'nemesi della medicina' espressa nell'ambito delle scienze sociali rinviano a quelli che possono essere considerati i problemi di fondo del rapporto tra medicina e società: il potere di definizione e di interpretazione di fatti sociali rilevanti, il ruolo e le funzioni della professione medica, la legittimità delle pretese avanzate nei confronti di una comunità (solidale) e infine, più in generale, il modo in cui salute, malattia, sofferenza e morte vengono affrontati nelle società industriali.
Medicina e società nel dibattito sociologico. - Il rapporto è un problema aperto del dibattito sociologico. Sebbene la medicina non ignori le valenze sociali del pensiero e della pratica medica, in genere si accontenta però degli elementi più caduchi di dottrine prescientifiche della vita sociale. Dal canto suo la sociologia, pur affermando costantemente l'esistenza di una connessione tra medicina e società, non è ancora riuscita ad affrontare in modo sistematico i molteplici rapporti tra medicina e struttura sociale (v. Ferber, 1975; v. Gerhardt, 1989 e 1991).
All'origine del problema vi è il fatto che la teoria sociologica sinora non ha prestato la debita attenzione alla dimensione 'naturale' dell'uomo, ai fondamenti biologici dell'azione sociale. È stato arduo per la sociologia distaccarsi dal modello delle scienze naturali. Questa subordinazione si traduce in una inadeguatezza euristica, come attesta la sociologia della medicina sviluppata da Parsons negli anni settanta. Il progetto di fondare una sociologia senza l'uomo nel quadro della teoria sistemica esclude per forza di cose dalla discussione sociologica la tematica del corpo (v. ad esempio Luhmann, 1985², p. 338). Per questa ragione la teoria sistemica non riveste alcuna utilità per l'analisi della problematica che qui ci interessa.
Dopo la pubblicazione di alcuni studi e raccolte di saggi sugli aspetti sociali del corpo umano (v. Benthall e Polhemus, 1975; v. Polhemus, 1978), negli anni ottanta Brian S. Turner ha individuato sistematicamente i molteplici riferimenti biologici delle teorie sociologiche (v. Turner, 1984, e Medical..., 1987), in particolare nell'opera di Max Weber. Nel frattempo sono comparsi altri lavori che offrono una prospettiva d'insieme sulla tematica del corpo nella teoria sociale. Particolarmente importanti per quanto riguarda il rapporto tra corpo e azione sociale si rivelano le analisi sulla transessualità. Vanno menzionate inoltre alcune recenti indagini storico-sociologiche - ad esempio sul potere normativo della definizione scientifica del corpo nella costruzione sociale della salute, o sul significato del corpo/organismo in un'analisi interdisciplinare.
Nel complesso, il problema dei fondamenti biologici dell'azione sociale non è mai stato discusso a sufficienza nemmeno come tema marginale. La teoria sociologica non è riuscita a definire i confini tra prospettiva biologica e prospettiva sociologica per sviluppare un approccio teorico che renda giustizia alla complessità della problematica al di là delle tradizionali divisioni disciplinari. Le teorie biologi(sti)che che partono dalla sfera biologica per arrivare a quella sociale dovrebbero essere escluse, in quanto in genere la letteratura di questo tipo si limita a una trasposizione diretta e irriflessa dai fatti biologici ai fatti sociali, spesso addirittura con asserti normativi (in proposito v. Weindling, 1981, 1989 e 1991; v. Marten, 1983).
Nel presente articolo cercheremo di sviluppare un diverso approccio al problema dei rapporti tra medicina e società, che si prefigge innanzitutto di tenere nel debito conto l'interconnessione tra la dimensione biologica e la dimensione sociale dell'esistenza umana, e quindi gli elementi biologici del sociale e gli elementi sociali del biologico. Dapprima concentreremo l'attenzione sul concetto su cui si impernia l'interrelazione tra medicina e società, ossia il concetto di salute, che si rivela più fecondo di quello di 'malattia' in quanto penetra più in profondità nella dimensione sociale. La salute è l'obiettivo dichiarato della medicina moderna, e comprende norme sia individuali che pubbliche relative al corpo/organismo. In secondo luogo, attraverso un'indagine sociogenetica analizzeremo i costrutti tipico-ideali di salute individuale e di salute pubblica e le loro conseguenze per la medicina. Cercheremo poi di individuare i fondamenti filosofico-antropologici del rapporto corpo/organismo e medicina moderna, al fine di evidenziare le conquiste, le perdite e le aporie della scienza medica attuale. Con l'ausilio degli strumenti concettuali derivati da questa duplice analisi, passeremo poi a illustrare le principali caratteristiche strutturali delle forme di pensiero e di azione della medicina, arrivando con ciò a una microanalisi del rapporto tra medicina e società.
La 'salute' quale concetto guida del rapporto tra medicina e società
Il concetto di malattia. - La 'malattia' è il fenomeno in cui la dimensione fisica e la dimensione sociale dell'esistenza umana si trovano intrecciate nel modo più evidente. Il malato resta escluso dall'ordine della 'normalità', assume un ruolo particolare ed esige particolari attenzioni e particolari trattamenti. Una di queste reazioni - una delle ultime in una lunga catena di possibilità diverse - può essere la richiesta di assistenza medica.Non sorprende pertanto che sia sul piano della riflessione teorica, sia su quello dell'azione istituzionale, al concetto di malattia sia stato attribuito un ruolo centrale. Tuttavia non esiste una definizione univoca di malattia, nemmeno nell'ambito strettamente medico. Lo studio comparato di culture diverse mostra una realtà assai complessa e articolata. Le esperienze individuali e collettive della malattia vengono rielaborate intellettualmente e culturalmente e formano il campo della medicina di una data società. Le forme di pensiero e di azione della medicina, nonché l'interazione tra medico e paziente non sono dunque delle 'costanti antropologiche' (concetto peraltro discutibile), quanto piuttosto elaborazioni di realtà simboliche specifiche di una data cultura o civiltà, sul cui sfondo vi è di volta in volta un'alterazione, una disfunzione fisico-organica.
La 'salute' come concetto guida dell'indagine. - Nonostante la centralità del concetto di malattia, nella nostra analisi del rapporto tra medicina e società daremo la priorità alla 'salute', che costituisce l'obiettivo dichiarato della medicina nonché della politica sanitaria, ed è considerata da tempo dai cittadini uno dei beni più preziosi. La definizione di salute peraltro si rivela altrettanto problematica di quella di malattia. Ogni definizione o concettualizzazione di salute sembra sempre implicare l'idea di un corpo 'funzionante', 'normale', e ha quindi inevitabilmente una valenza normativa. Nello struttural-funzionalismo - la teoria sociologica più influente tra gli anni cinquanta e gli anni settanta - il concetto di salute è sempre correlato all'idea di una 'funzionalità' efficiente del corpo. Per Parsons (v., 1951) la medicina è il paradigma della preservazione funzionale delle strutture sociali. La salute è definita come lo stato di efficienza ottimale che consente di assolvere i compiti e i ruoli ai quali viene socializzato l'individuo, mentre la malattia è un'alterazione di tale capacità. Attraverso la definizione e il trattamento di salute e malattia, la medicina e i medici assumono secondo Parsons una funzione di controllo sociale.Il modello parsonsiano presenta chiaramente dei punti deboli, in quanto risulta applicabile solo a una determinata classe di malattie, tipiche di un determinato strato sociale all'interno di una determinata formazione sociale - ossia alle malattie acute dei membri del ceto medio nelle società altamente industrializzate. Una serie di ricerche empiriche sulle malattie croniche e sulle menomazioni ha messo in luce un'altra significativa lacuna della sociologia della medicina parsonsiana, ossia l'assenza di una prospettiva genuinamente medica sull'argomento. Per affrontare adeguatamente la complessa problematica del rapporto tra medicina e società occorre infatti tener conto anche della dimensione biologica dell'azione.
La 'salute' come concetto categoriale. - Nelle definizioni di salute la normalità del corpo si trasforma inavvertitamente in normatività, in valore. La normalità e la costante disponibilità del corpo vengono sempre tacitamente presupposte. Nelle sue riflessioni su normale e patologico, Georges Canguilhem (v., 1966) cita la definizione del chirurgo francese René Leriche, secondo il quale la salute sarebbe "vivere nel silenzio degli organi". La salute, osserva Canguilhem, "è un complesso di [...] protezioni, di garanzie per il presente e di sicurezze rispetto al futuro" (ibid., p. 134). Questa sicurezza biologica avrebbe a suo avviso un duplice carattere. La vita non è assoggettamento a un dato ambiente, bensì creazione di un ambiente adatto alla vita, e ciò pone dei valori "non solo nel mondo esterno, ma anche nell'organismo" (ibid., p. 155). Dal riferimento a una norma del corpo scaturisce il richiamo ad altre norme che devono essere necessariamente chiamate in causa per la spiegazione. Anche le idee di normalità e le norme definite per il corpo e in riferimento al corpo devono dunque essere sempre spiegate sulla base di altre norme e idee di normalità. Ne consegue che il concetto di 'salute' travalica la sfera puramente biologica, e contiene ed esprime sempre e inevitabilmente anche aspetti normativi.
'Salute' e 'malattia' sono dunque semplicemente dei rivestimenti terminologici privi di un contenuto definito: si tratta di concetti di natura categoriale che da prospettive diverse, legate a una determinata epoca storica e a un determinato contesto sociale, si riempiono di contenuti di volta in volta diversi. L'unico elemento che distingue il concetto di 'salute' da altri analoghi - come ad esempio quello di tempo o di denaro - è il fatto di poter essere ricollegato ai fondamenti biologici dell'azione sociale.
Natura e società, valori e sapere quali dimensioni del concetto di salute. - I tentativi finora compiuti di definire il concetto di salute rimandano tutti a un ordine, a un sistema di regole preesistenti. Ciò emerge chiaramente anche nella famosa definizione di salute formulata dall'Organizzazione Mondiale della Sanità: "La salute è lo stato di completo benessere fisico, mentale e sociale". Considerazioni analoghe si possono fare per tutte le definizioni 'scientifiche' della salute - ad esempio di tipo anatomico o fisiologico - in cui si fa riferimento a uno 'stato naturale', a una 'normalità funzionale', allo 'svolgimento normale delle funzioni vitali'. Tutte queste definizioni rinviano, in modo più o meno esplicito, a un ordine preesistente.
Sapere, significato e valori non costituiscono solo lo spazio in cui vengono definite salute e malattia. È questo altresì lo spazio in cui la società fissa i compiti e le funzioni della medicina e della professione medica. È dunque possibile dare in questo contesto anche una definizione della medicina e della professione medica: il termine 'medicina', nell'accezione corrente, si riferisce a una forma scientifico-razionale di conoscenza del corpo e alle tecniche che ne derivano. Ciò distingue la medicina e la professione medica sia dalle pratiche dei 'guaritori' e dei terapeuti di tipo magico, religioso o tradizionale, sia dalle cognizioni e dalle pratiche del mondo quotidiano.
La medicina 'scientifica'. - Solo nella sfera di influenza del razionalismo occidentale, solo nelle culture occidentali infatti è nata una medicina 'scientifica'. La nostra indagine illustrerà quindi come al principio dell'età moderna vennero sviluppati e cominciarono a operare forme teoretico-razionali di sanità. Restringendo il campo a tali interpretazioni teoretico-razionali, al centro dell'analisi si collocano le terapie e l'assistenza medica di tipo scientifico. Le concezioni magiche, religiose, tradizionali o 'alternative' di salute e malattia e le tecniche terapeutiche che ne derivano saranno considerate solo nella misura in cui risultano utili a illustrare lo stato di cose che ci proponiamo di analizzare.
I costrutti tipico-ideali di salute individuale e salute pubblica: sociogenesi del concetto moderno di salute
La nostra analisi del concetto di salute non riguarderà il piano dei fenomeni storico-reali, bensì forme tipico-ideali, costrutti concettuali in senso weberiano. In questo modo sarà possibile determinare, al di là dei fenomeni storici reali, quello che nelle strutture di razionalità dominanti di una società è il campo d'azione possibile della medicina (v. Labisch, 1992).
L'interpretazione scientifica della salute individuale. - Punto di partenza e nello stesso tempo controparte del concetto moderno di salute è quello dell'età medievale. Nel Medioevo cristiano il corpo era inserito in una visione del mondo di tipo religioso, e di conseguenza l'organismo era sottratto alla conoscenza scientifica. In questo sistema di pensiero la medicina aveva un posto del tutto marginale. Le esperienze della grande peste del 1347-1351 e delle epidemie che successivamente si ripresentarono endemicamente irruppero in questa visione del mondo. La medicina, in larga misura impotente di fronte a un singolo contagio di peste o ad altre epidemie, era perlomeno in grado di fornire una spiegazione del fenomeno coerente con il sistema di pensiero dell'epoca. In questo modo la nuova medicina scientifica, sviluppatasi nell'Italia meridionale nel XII secolo e in Spagna nel XIII, si fece strada tra le famiglie della nobiltà e della grande borghesia, o nei centri del potere urbano (v. McVaugh, 1993; v. García-Ballestér e altri, 1994).
In epoca rinascimentale assunse un ruolo di primaria importanza un singolo elemento dell'antica dietetica, ossia il desiderio di vivere a lungo. I regimina sanitatis - 'regimi di salute' del (tardo) Medioevo - lasciarono il posto ai trattati sull'arte della lunga vita. La morte subì un processo di 'disincantamento' e gli uomini rivolsero l'attenzione alla vita in questo mondo, rivendicando di conseguenza il potere sul proprio corpo. La patologia, lo studio delle malattie, si trasferì nel concetto di salute. Secondo Paracelso i farmaci, la medicina, potevano porre rimedio a una condotta di vita irregolare, a cattive condizioni sanitarie, a una salute cagionevole, alle malattie stesse.
Nelle scienze della prima età moderna, sia nell'empirismo induttivo di un Bacone che nel razionalismo deduttivo di un Cartesio, il corpo assume una importanza strategica nella conoscenza della natura: la 'scoperta' del corpo - attraverso la dissezione e l'osservazione diretta, attraverso l''anatomia' e l''autopsia' - diventa un nuovo paradigma. Si apre così la strada alla trasformazione del corpo umano legato alla natura in organismo oggetto di studio. Esplorare le leggi della natura significa scoprire le leggi che regolano la condotta umana.
La conoscenza della natura in generale e la medicina teoretica in particolare diventano gli strumenti che consentono di condurre la vita privata e pubblica in base a regole scientifiche. Libero da forze ultraterrene, ma spogliato anche dalla grazia ultraterrena, il cittadino illuminato deve 'auscultare' ciò che accade all'interno del suo organismo, cercare di decifrare i messaggi del corpo. Ragione, fisica e morale diventano un'unità; la vita salubre viene equiparata alla vita razionale e quindi moralmente giusta, e il corpo diventa oggetto e mezzo d'espressione della condotta di vita morale.
Il medico francese Pierre Jean George Cabanis trae le conseguenze sociopolitiche della 'liberazione' dell'uomo dalla religione. L'idea di salute dell'illuminismo si indirizza al singolo cittadino. Gli ideologues fanno della salute un programma politico: attraverso la sintesi di scienza e filosofia morale si dovrebbero creare i fondamenti razionali della società borghese. Solo un ambiente salubre, solo l'assistenza medica, assieme a una condotta di vita sana, potrebbero tenere a freno il 'temperamento primitivo' dell'uomo. A partire dalla Rivoluzione francese, al 'diritto alla salute' si associa necessariamente un 'obbligo della salute'. Il 'diritto alla salute' tutelato dalla società è ormai inscindibilmente legato a un 'obbligo della salute' da essa imposto.Verso la metà del XIX secolo l'igiene sperimentale di Michel Levy, di Edmund Parke o di Max von Pettenkofer esclude dal campo della medicina qualunque concetto di salute che non sia definito in termini teoretico-razionali. Tuttavia negli obiettivi della sanità pubblica, nei principî di 'igiene e moralità' traspare il perdurante influsso dell'ideale etico e filantropico dell'illuminismo. Solo Louis Pasteur e Robert Koch, solo la microbiologia e la batteriologia inaugureranno una considerazione strettamente scientifica della salute, spogliandola di qualsiasi significato extrascientifico: la salute diviene ambito di pertinenza degli esperimenti di laboratorio e dell'epidemiologia clinica.
Con questo processo conoscitivo orientato al progresso, la conoscenza scientifica del corpo ne fissa la dimensione assiologica. Il significato e il valore dell'esistenza corporea dell'uomo vengono dunque derivati dalla conoscenza scientifica: è questo il modello dell''homo hygienicus'.
Un ulteriore passo avanti è segnato dall'igiene costituzionale, ora di impronta strettamente scientifica, che associa i risultati e i metodi dell'igiene sperimentale a quelli della batteriologia e alla profilassi in un modello dinamico di salute individuale e pubblica. L'igiene sociale consente ora di determinare scientificamente i rischi per la salute anche nella convivenza sociale dell'uomo. Con l'eugenetica, infine, nasce il progetto di creare un 'popolo sano' del futuro, basato sulla promozione dei caratteri ereditari favorevoli e sull'identificazione e sull'esclusione da determinate sfere di attività degli individui affetti da tare e malattie ereditarie. L'idea di salute dell'eugenetica trapasserà nella dottrina razziale, che postula una differenza qualitativa non solo tra le razze umane, ma anche tra gli individui di uno stesso popolo. Con l'ideale del "popolo ariano razzialmente puro e immune da tare ereditarie" del nazismo il concetto di salute assunse i caratteri di una raccapricciante utopia di sanità collettiva.
Conseguenze sociali del moderno concetto di salute. - L'affermarsi dei modelli di vita tipici dell'età industriale segna la progressiva disgregazione del mondo dagli orizzonti limitati e quindi dominabili delle società premoderne. Le attività e le funzioni dell'uomo divengono sempre più specializzate, e di conseguenza cresce l'interdipendenza degli individui. Nel corso di questo lungo processo si formano campi specializzati di pensiero e di azione di cui si fa carico essenzialmente la società; e anche la salute viene riconosciuta come responsabilità fondamentale della comunità e dello Stato.
Tra la fine del Seicento e l'inizio del Settecento, allorché si svilupparono le strutture amministrative degli Stati territoriali, nacque il controllo medico-sanitario quale ambito di competenza dell'amministrazione interna dello Stato. Lo Stato assistenziale tardo-assolutistico sviluppò la politica della salute pubblica, la 'polizia medica' (medizinische Polizei), che si presentava essenzialmente come 'politica demografica'. La medicina pubblica 'servandis et augendis civibus', per la tutela e l'incremento della 'cittadinanza', divenne un obiettivo programmatico, come attesta il titolo di uno dei più influenti testi dell'epoca, il System einer vollständigen medicinischen Polizey di Peter Frank.Una tutela sanitaria globale tuttavia si ha solo con l'inizio dell'industrializzazione, quando la salute diventa un 'valore pubblico'. Il concetto di salute assume un'importanza centrale nella società, diventando un criterio universale e vincolante di vita e di condotta. In quanto capacità lavorativa, la salute è l'unica base di sussistenza degli strati sociali dipendenti dal lavoro salariato. Ancora, la salute diventa il perno della politica sociale statale, municipale e industriale. La concezione scientifica della salute consente di canalizzare in senso politico le cause e le conseguenze sociali delle crisi fondamentali della vita - malattia, invalidità, vecchiaia. In nome della sanità diventa lecito disciplinare il comportamento dei lavoratori e degli strati inferiori in generale. Attraverso una cosciente adesione all'istanza igienica, questi si adattano al modo di vita industriale.
La medicina quale fattore 'produttivo' della società industriale. - La medicina moderna rappresenta dunque per il nuovo stadio di sviluppo della società industriale un fattore 'produttivo', uno strumento necessario di tutela sociale. Individui, famiglie, città, la società nel suo complesso possono affidare alla medicina, alla professione medica aspetti socialmente rilevanti della loro corporeità. In caso di malattia, invalidità o morte l'operaio e la sua famiglia hanno perlomeno l'opportunità di essere tutelati; attraverso la politica sociale e sanitaria la società può a sua volta tutelarsi dalle malattie e dalle cause di morte che di volta in volta la affliggono. Nello stesso tempo grazie alla medicina si può contare su un potenziale militare calcolabile - sino all'inizio del XX secolo le epidemie costituivano un fattore determinante nell'andamento delle guerre - e su un potenziale anch'esso calcolabile di forza lavoro qualificata e quindi scarsa. Proprio su questo terreno vede la luce l''economia sanitaria' dell'igiene sperimentale di Pettenkofer e la 'economia umana' dell'igiene sociale di Goldscheid.
La medicina moderna come monopolio del potere sul corpo. - Nel corso del processo di civilizzazione si afferma un'interpretazione scientifico-razionale di salute, che diventa un bene sociale a sé stante. La medicina moderna assume il monopolio della definizione e del trattamento del corpo umano nei suoi aspetti socialmente rilevanti. Alla medicina e alla classe medica viene assegnato un compito esclusivo, un posto speciale nella società. Alla classe medica viene riconosciuto il diritto di definire autonomamente l'oggetto, le procedure e gli standard della propria attività: si ha così quello che la sociologia delle professioni sviluppatasi negli anni settanta dallo struttural-funzionalismo ha definito "professionalizzazione della medicina" (v. Freidson, i contributi del 1970; v. Larson, 1977; v. Huerkamp, 1985; v. Hafferty e McKinley, 1993; v. Burnham, 1996).
Nello stesso tempo i medici cominciano a percepire l'ambiguità, l'inevitabile ambivalenza della loro funzione eminentemente sociale - debbono assoggettarsi alla sua razionalità intrinseca. Aspetti salienti della professionalizzazione della medicina alla fine del XIX secolo sono l'omogeneizzazione interna della categoria e la rigida autoregolamentazione, cui fa riscontro un'immagine esterna compatta e unitaria. Infine, la medicina ha dovuto progressivamente farsi carico di un numero crescente di problemi fisici, mentali e sociali, con tutti gli oneri e le pressioni che ne derivano.
Sebbene il monopolio della medicina sulla definizione e sul trattamento di salute e malattia non sia mai stato pienamente imposto, esso segna comunque una linea di demarcazione che separa il pensiero, i metodi e le istituzioni giuridiche, politico-economiche e medicali sia dall'approccio extraprofessionale, sia soprattutto dalle forme 'alternative' di trattamento di salute e malattia. Le sfere della razionalità amministrativa e scientifica vengono dunque separate sia dalle sfere della razionalità pratica quotidiana, sia da quelle tradizionali o anche irrazionali di percezione e di trattamento di salute e malattia. Questi confini peraltro mobili caratterizzano sia storicamente che nella realtà attuale il rapporto conflittuale tra la medicina ufficiale e i metodi terapeutici 'alternativi' della cosiddetta 'medicina naturale'.
Microanalisi del rapporto tra medicina e società
Sulla base del quadro così definito, rivolgeremo ora l'attenzione ai caratteri strutturali delle forme di pensiero e di azione della medicina, sviluppando un'analisi del problema 'medicina e società' al microlivello sociale del rapporto personale tra medico e paziente.
La medicina come scienza empirica, come tecnica o come scienza pura; approccio storico-sistematico. - La medicina è una disciplina speciale non solo in quanto agisce sui fondamenti biologici dell'esistenza umana, ma anche per il posto che occupa tra le scienze. Essa abbraccia difatti l'intero spettro che va dalle scienze teoretiche 'pure' alla pratica medica quotidiana, dalla spiegazione scientifica alla comprensione/intuizione del caso individuale, dai fondamenti scientifico (sperimentali) di salute e malattia alla cura dei malati, all'assistenza dei sofferenti e dei moribondi. Come definire dunque la medicina: una scienza pura, una scienza empirica, oppure semplicemente una tecnica basata su un'esperienza tipologizzata?
Già nell'antichità era apparso problematico definire il rapporto tra medicina e scienze (naturali). Platone considerava la medicina quale esempio di vera techne, in quanto nella sua applicazione pratica porterebbe a compimento la conoscenza della natura dell'oggetto. I Romani della fine dell'età repubblicana collocavano la medicina tra le 'artes il-liberales', e quindi di fatto tra le 'artes sordidae'. Nel primo Medioevo Cassiodoro, che nel suo Vivarium riuscì a salvare gran parte della cultura antica, pur considerando le 'artes liberales' il fondamento della teoria e della pratica medica, imponeva però ai monaci unicamente di imparare le cognizioni mediche di tipo pratico (i rimedi), riponendo per il resto tutte le speranze nel Signore. Isidoro di Siviglia per contro non considerava la medicina una disciplina particolare, ma un'integrazione di tutte le artes liberales, attribuendole dunque il rango di una seconda filosofia.
Al principio del XIX secolo la medicina cercò di liberarsi attraverso le scienze naturali dell'impronta speculativa tipica della medicina romantica. Di solito si tende a trascurare il fatto che la scuola della storia naturale costituì una tappa necessaria per lo sviluppo di una medicina scientifica sia nell'ambito della ricerca che in quello accademico (v. Tsouyopoulos, 1982; v. Lohff, 1990). La 'fondazione' della medicina scientifica e la visione del mondo scientifico-razionale si rafforzarono a vicenda. La priorità assegnata alla componente scientifica rispetto a tutte le altre rappresentava dunque, e rappresenta tuttora, la caratteristica distintiva della medicina moderna. Nel passaggio "dall'epoca della filosofia a quella della scienza" (come suona il titolo della famosa prolusione per il rettorato di Virchow) la 'medicina scientifica' gettò a mare un'arte medica vecchia di oltre 2.000 anni. Ancora oggi di tanto in tanto si sottolinea la natura scientifica della medicina, di solito nell'intento - peraltro del tutto legittimo - di evidenziare il carattere in via di principio verificabile dei suoi enunciati e di prendere le distanze da tutti gli elementi percepiti come a essa estranei, dalle pratiche empiriche sino ai metodi occulti e irrazionali.
Il problema dei fondamenti di una scienza pratica: la diagnosi. - All'origine dell'azione medica vi è il bisogno di aiuto del paziente. Il compito immediato della medicina è quello di ridare la 'salute' al paziente attraverso un'adeguata terapia; ma per poter definire e giustificare una terapia è necessario formulare una diagnosi. L'intervento medico è dunque guidato dalla diagnosi, che rappresenta pertanto un momento fondamentale sia nell'interazione tra medico e paziente, sia nello svolgimento dell'azione medica (v. Wieland, 1975 e 1986).
Sino alla fine dell'Ottocento la formulazione della diagnosi e la scelta della terapia si basavano sui sintomi della malattia che il medico apprendeva dalla bocca del paziente. Allorché la medicina assunse una veste scientifica si affermò una dottrina nosologica indipendente dal paziente in cui entravano diverse componenti - in parte di tipo tradizionale, in parte mediche, in parte sociali, ma tendenzialmente improntata al 'realismo' ontologico. Oggetto della diagnosi moderna non sono più i sintomi e la prognosi che ne deriva, bensì la combinazione dei sintomi e dei dati empirici in un quadro clinico che sembra esistere indipendentemente dalla persona del paziente. Si compie così un passaggio fondamentale dal malato alla malattia, che segna la scomparsa del malato dalla medicina (v. Hartmann, 1966; v. Foucault, 1963; v. Jewson, 1976). Sul piano ideale il medico, nel corso della diagnosi (in senso moderno), riesce a collegare i sintomi presentati dal paziente a una entità nosologica chiaramente definita e univocamente determinata anche dal punto di vista eziologico. La malattia così accertata viene trattata cercando per quanto possibile di intervenire sulle cause. Il paziente si trasforma in un caso clinico.
Caratteristiche e funzioni del concetto di 'malattia'. - Il caso ideale sopra delineato presuppone l'esistenza di una gamma univoca e certa di malattie e di classificazioni nosologiche. Di fatto tuttavia le cose stanno diversamente. Il "concetto di malattia, per le sue origini e la sua struttura profonda, appartiene alla classe dei concetti normativi di tipo pratico. I concetti pratici servono a stabilire ciò che dovrebbe o non dovrebbe essere, ma non ciò che è o non è" (v. Wieland, 1986, p. 38). Le classificazioni nosologiche impiegate nelle diagnosi tradizionali sono dunque finzioni che hanno il compito di guidare l'azione, definite sulla base di una varietà di criteri: biologico-molecolari, microbiologici, patofisiologici, sintomatologici o anche tradizionali.
Per la medicina ciò è irrilevante nella misura in cui la diagnosi e le definizioni delle entità nosologiche danno buona prova di sé. Ciò significa che una critica autentica - ossia una critica in grado di incidere sull'azione - può scaturire solo dalla prassi. In questo senso si può affermare che la medicina è 'indifferente alla teoria'. Di più: l'analisi filosofico-metateorica delle discipline specializzate "sinora ha sempre fallito ogni volta che ha creduto di poterne giudicare i risultati" (ibid., p. 10). Il compito di un'analisi metateorica non è dunque quello di influenzare il lavoro all'interno di una disciplina specializzata, bensì di fornire a quanti la praticano informazioni e conoscenze su ciò che fanno. Estremizzando, si potrebbe dire che l'analisi metateorica della medicina porta (unicamente) a una metaprassi, che nel migliore dei casi può diventare oggetto di (auto)riflessione di una disciplina specializzata.Idealmente, le classificazioni nosologiche presuppongono una causa univoca della singola malattia, e quindi una terapia quanto più possibile eziologica o causale. Ciò però accade solo di rado, come attesta in modo particolarmente evidente la controversia storica sul principio di unità eziologica nell'ambito della microbiologia/batteriologia. Si pensi ad esempio al caso della tubercolosi: nel processo che porta dallo sviluppo di una infezione, la cui causa determinante è sempre un germe patogeno specifico, e dall'insorgere di uno stato patologico manifesto sino alla sua diffusione come contagio di rilevanza epidemiologica intervengono fattori tanto numerosi e diversi da rendere impossibile postulare una unità eziologica e intraprendere una corrispondente terapia causale. A ciò si aggiunge il fatto che anche nei quadri clinici più semplici la stessa malattia può presentare forme e decorsi estremamente diversificati da paziente a paziente.Il modello nosologico monocausale ha pertanto lasciato il posto a modelli multifattoriali. La medicina segue qui l'esempio delle scienze naturali, che sono passate anch'esse da modelli di causalità lineare a modelli multicausali o addirittura probabilistici. Alla base delle teorie nosologiche multifattoriali vi è però una concezione completamente diversa delle cause e della natura della causalità. Al posto della causa intesa come univoca subentra una pluralità di fattori di peso diverso, i quali sia singolarmente che nel loro insieme sono soltanto probabili. L'idea di una catena causale conclusa viene dunque abbandonata. I dati o le procedure della medicina moderna vengono derivati dalle ricerche epidemiologiche e fissati collegialmente attraverso conferenze mediche e organizzazioni preposte al controllo della qualità. A rigore, quindi, enunciati e procedure riguardano la collettività, non già i singoli individui. Ciò ha conseguenze significative anche per il rapporto tra medico e paziente.
La medicina come scienza pratica. - Queste osservazioni sulla natura e sulle funzioni della diagnosi e delle concettualizzazioni nosologiche ripropongono il problema dello status formale della medicina nell'ambito delle scienze (v. Wieland, 1975 e 1986; v. Wiesing, 1993). Ci si potrebbe chiedere, addirittura, se la medicina sia in generale una scienza. Scopo della scienza, perlomeno nell'accezione moderna del concetto, è la conoscenza di realtà naturali, sociali o psicologiche sovraindividuali. La conoscenza scientifica mira dunque alla formulazione di enunciati universali: il caso particolare è sempre sussunto sotto leggi generali.
L'obiettivo primario della medicina però non è la conoscenza, bensì l'azione. Se dunque è ovvio che la medicina non soddisfa i criteri di una scienza pura, si offre l'alternativa di considerarla una 'scienza applicata'. E tuttavia anche questa definizione si rivela inadeguata: la medicina è definita dai suoi intenti e dai suoi scopi, non già dagli strumenti di cui si serve. In questo senso essa non è una tecnica, intesa come applicazione generale di metodi derivati dalla scienza. È senz'altro vero che la tecnologia ha un ruolo di primo piano nella medicina moderna (si pensi ad esempio ai 'modelli di terapia' in oncologia, o alle 'procedure operative standardizzate' in chirurgia), e che l'assistenza sanitaria viene concepita in misura crescente in termini di 'prestazione di servizi'. E tuttavia la medicina come scienza pratica mira sempre a fondare su principî dimostrabili il suo agire diretto al paziente come individuo.Il paziente rivendica legittimamente il diritto "di essere sempre come persona individuale insostituibile e inconfondibile" (v. Wieland, 1986, p. 131). Nella medicina il caso individuale non è esempio di una legge generale, ma "ha un valore autonomo" (v. Wieland, 1975, p. 44). Per queste ragioni il concetto di 'scienza applicata' banalizza i problemi che pone il duplice livello al quale opera la medicina: quello della teoria scientifica generale e quello dell'applicazione terapeutica al singolo individuo (v. Wiesing, 1993, p. 122).
Oltre a ciò il medico si trova ad agire spesso in condizioni che non comprende pienamente, senza poter attendere una chiarificazione, soprattutto se tale chiarificazione deve soddisfare criteri scientifici (v. Wieland, 1986, p. 30). Anche nel caso di una medicina che può avvalersi di tecniche diagnostiche altamente sofisticate, l'agire medico si basa per lo più su cognizioni non perfettamente esplicitate, o non esplicitabili, spesso incerte, raramente di tipo causale. Inoltre il medico spesso si trova costretto ad agire in tempi rapidi, in situazioni che impongono una decisione immediata, e quindi in condizioni di rischio. È questo lo 'iatus theoreticus' che contraddistingue la situazione decisionale dell'agire medico (v. Paul, 1995 e 1996).Una diagnosi è sempre un enunciato particolare, mai universale. L'agire medico è sempre orientato al caso individuale del singolo paziente, non è mai esperimento nel senso di un'evenienza rappresentativa nell'ambito di una teoria generale. L'azione, anche l'azione medica, non può mai essere revocata o reiterata; al più, può essere rettificata a posteriori. Nell'agire medico entra dunque in gioco una serie di elementi - valori etici, regole pragmatiche, disposizioni personali, ecc. - che sono sostanzialmente estranei a una scienza pura o teoretica (v. Wieland, 1986, pp. 33 ss. e 39 ss.). L'esercizio della medicina presuppone qualità che vanno al di là del possesso di cognizioni scientifiche e tecniche, e che consistono in una competenza basata sull'esperienza, nella capacità di cogliere intuitivamente le situazioni dell'azione e le loro implicazioni (etiche).
L'agire medico come medium tra conoscenza universale, bisogno individuale e valori sociali. - L'agire medico crea dunque un collegamento tra le sfere della conoscenza, dei valori e dell'azione, nonché tra gli individui e la società. La diagnosi stabilisce un legame tra il sapere teorico e tecnico, con i suoi enunciati e i suoi strumenti, e il bisogno individuale quale si esprime nella persona del paziente; è qui che l'agire terapeutico orientato al bisogno di assistenza individuale trova il suo fondamento e la sua legittimazione.Le professioni non sono affatto un relitto dell'età premoderna, come potrebbero far pensare le professioni liberali tradizionali (medico, avvocato, sacerdote), ma sono un'espressione tipica dell'autonomizzazione e della specializzazione delle competenze delle società moderne. Le professioni si distinguono dalle altre attività lavorative essenzialmente per tre caratteristiche: offrono prestazioni legate a valori sociali centrali, come ad esempio la salute, il diritto o la morale; si basano su un sapere universale, che viene impiegato per fini socialmente responsabili; infine sono autonome - ossia prevedono forme istituzionalizzate di autoregolamentazione attraverso la fissazione di propri codici deontologici.
Da queste tre caratteristiche derivano importanti conseguenze che gettano luce sul problema dell'agire medico anche sotto questo profilo e ne illustrano il ruolo sociale. Il sapere universale che caratterizza le professioni, pur essendo oggi prevalentemente scientifico, è integrato da altre forme di sapere - sia il sapere empirico tramandato, sia la conoscenza dei fondamenti cognitivi, normativi e interazionali dell'esercizio della professione. L'agire professionale si fonda dunque su una duplice base di sapere: un sapere scientifico di validità generale, e un sapere basato sull'esperienza pratica e orientato alla comprensione del caso individuale. Da qui nasce il problema del raccordo tra universale e particolare, il problema del caso individuale. "Nell'agire professionale i due tipi completamente diversi di sapere vengono ricondotti all'unità e si fondono nella figura strutturalmente contraddittoria della perizia. Questa duplice base di sapere è l'elemento essenziale che distingue l'attività professionale sia da quella degli esperti di formazione scientifica, sia dall'agire pratico quotidiano" (v. Schaeffer, 1994, p. 106).
Conclusione
Il medico interviene allorché si verifica una 'disfunzione' che compromette "l'autonomia della prassi di vita quotidiana" dell'individuo. Questa perdita di autonomia deriva da circostanze riconducibili ai fondamenti biologici dell'esistenza umana - e proprio il fatto di agire su questo livello distingue la specificità della professione medica dalle altre professioni. Tali fondamenti biologici a loro volta sono 'socialmente costruiti', ossia sono definiti in base all'interpretazione di salute e malattia propria di una data società o cultura. L'individuo che ha perso la sua autonomia sotto il profilo biologico diventa paziente, caso clinico. Il medico agisce al posto del paziente e decide in sua vece. Applicando il suo sapere specializzato fondato sia sulle cognizioni scientifiche che sull'esperienza pratica, il medico individua e risolve (attraverso la diagnosi e la terapia) quei problemi che non possono essere affrontati autonomamente dall'individuo. L'istituzione di un collegamento tra sapere generale e caso individuale si rivela dunque di importanza decisiva. L'azione medica ha lo scopo di riabilitare, di 'guarire', e mira dunque a ripristinare l'autonomia e condizioni considerate socialmente desiderabili. L'azione medica è necessariamente orientata al valore sociale della salute. Il concetto di 'salute' è l'elemento di collegamento tra la dimensione sociale e quella biologico-naturale dell'esistenza umana. Attraverso l'interpretazione del concetto di salute e i suoi effetti vengono fissati il ruolo della medicina e la sua sfera d'azione. Da ciò scaturiscono i problemi fondamentali della medicina, che nella civiltà moderna hanno dato luogo a una serie di aporie. (V. anche Malattie; Morbosità; Psichiatria)
Bibliografia
Beck, C., Sozialdarwinismus - Rassenhygiene, Zwangssterilisation und Vernichtung 'lebensunwerten' Lebens. Eine Bibliographie zum Umgang mit behinderten Menschen im 'Dritten Reich' - und heute, Bonn 1995².
Benthall, J., Polhemus, T. (a cura di), The body as a medium of expression, London 1975.
Bleker, J., Jachertz, N. (a cura di), Medizin im Dritten Reich, Köln 1993².
Burnham, J.C., How the concept of profession evolved in the work of historians of medicine, in "Bulletin of historical medicine", 1996, LXX, pp. 1-24.
Canguilhem, G., Le normal et le pathologique, Paris 1966.
Conrad, P., Schneider, J.W., Deviance and medicalization. From badness to sickness, St. Louis, Mo., 1980.
Douglas, M., Natural symbols; explorations in cosmology, London 1970.
Elias, N., Über den Prozess der Zivilisation. Soziogenetische und psychogenetische Untersuchungen, 2 voll., Basel 1939 (tr. it.: Il processo della civilizzazione, 2 voll., Bologna 1983).
Ferber, C. von, Medizin und Sozialstruktur, in Handbuch der Sozialmedizin (a cura di M. Blohmke e altri), vol. I, Stuttgart 1975, pp. 261-300.
Foucault, M., Naissance de la clinique. Une archéologie du regard médical, Paris 1963 (tr. it.: Nascita della clinica. Il ruolo della medicina nella costituzione delle scienze umane, Torino 1969).
Freidson, E., Profession of medicine: a study of the sociology of applied knowledge, New York 1970.
Freidson, E., Professional dominance. The social structure of medical care, Chicago 1970.
García-Ballestér, L. e altri (a cura di), Practical medicine from Salerno to the Black Death, Cambridge 1994.
Gerhardt, U., Ideas about illness. An intellectual and political history of medical sociology, Houndmills-London 1989.
Gerhardt, U., Gesellschaft und Gesundheit. Begründung der Medizinsoziologie, Frankfurt a.M. 1991.
Grossheim, M. (a cura di), Wege zu einer volleren Realität. Neue Phänomenologie in der Diskussion, Berlin 1994.
Grossheim, M. (a cura di), Leib und Gefühl. Beiträge zur Anthropologie, Berlin 1995.
Hafferty, F.H., McKinley, J.B. (a cura di), The changing medical profession: an international perspective, New York-Oxford 1993.
Hartmann, F., Krankheitsgeschichte und Krankengeschichte (naturhistorische und personale Krankheitsauffassung), in "Sitzungsberichte der Gesellschaft zur Beförderung der gesamten Naturwissenschaften zu Marburg", 1966, LXXXVII, 2, pp. 17-32.
Herzlich, C., Pierret, J., Malades d'hier, malades d'aujourd'hui: de la mort collective au devoir de guérison, Paris 1984.
Hirschauer, S., Die soziale Konstruktion der Transsexualität. Über die Medizin und den Geschlechtswechsel, Frankfurt a.M. 1993.
Huerkamp, C., Der Aufstieg der Ärzte im 19. Jahrhundert. Vom gelehrten Stand zum professionellen Experten. Das Beispiel Preussens, Göttingen 1985.
Hufeland, C.W., Die Kunst, das menschliche Leben zu verlängern, Jena 1797.
Jewson, N.D., The disappearance of the sick man from medical cosmology 1770-1870, in "Sociology", 1976, X, pp. 225-240.
Katers, M.H., Doctors under Hitler, Chapel Hill, N.C.London 1989.
Labisch, A., Homo hygienicus. Gesundheit und Medizin in der Neuzeit, Frankfurt a.M.-New York 1992.
Lachmund, J., Stollberg, G. (a cura di), The social construction of illness, Stuttgart 1992.
Lachmund, J., Stollberg, G., Patientenwelten. Krankheit und Medizin vom späten 18. bis zum frühen 20. Jahrhundert im Spiegel von Autobiographien, Opladen 1995.
Larson, M.S., The rise of professionalism, Berkeley, Cal.-London 1977.
Levine, S., Kozloff, M.A., The sick role: assessment and overview, in "Annual review of sociology", 1978, IV, pp. 317-343.
Lohff, B., Die Suche nach der Wissenschaftlichkeit der Physiologie in der Zeit der Romantik, Stuttgart-New York 1990.
Luhmann, N., Soziale systeme. Grundriss einer allgemeinen Theorie, Frankfurt a.M. 1985².
McVaugh, M.R., Medicine before the plague: practitioners and their patients in the crown of Aragon, 1285-1345, Cambridge 1993.
Marten, H.-G., Sozialbiologismus. Biologische Grundlagenpositionen der politischen Ideengeschichte, Frankfurt a.M.-New York 1983.
Mauss, M., Les techniques du corps, in "Journal de psychologie normal et pathologique", 1935, XXXII, pp. 271-293.
Parsons, T., The social system, New York 1951 (tr. it.: Il sistema sociale, Milano 1965).
Parsons, T., The sick role and the role of the physician reconsidered, in "The Milbank Memorial Fund quarterly", 1975, LIII, pp. 257-278.
Paul, N., Medizinische Wissensbasen. Vom Wissensmodell zur Repräsentation. Ein medizintheoretischer Ansatz zur Modellierung und objektorientierten Repräsentation diagnosebezogenen Domänewissens für Expertensysteme in der Medizin, Frankfurt a.M. 1995.
Paul, N., Der 'Hiatus theoreticus' der naturwissenschaftlichen Medizin. Vom schwierigen Umgang mit Wissen in der Humanmedizin der Moderne, in Anatomien medizinischen Wissens. Medizin, Macht, Moleküle (a cura di C. Borck), Frankfurt a.M. 1996, pp. 171-200.
Payer, L., Medicine and culture. Varieties of treatment in the United States, England, West Germany, and France, New York 1988.
Pflanz, M., Sozialer Wandel und Krankheit. Ergebnisse und Probleme der medizinischen Soziologie (con prefazione di R. König), Stuttgart 1962.
Polhemus, T. (a cura di), Social aspects of the human body. A reader of key texts, Harmondsworth 1978.
Probst, C., Der Weg des ärztlichen Erkennens am Krankenbett. Herman Boerhaave und die ältere Wiener medizinische Schule, vol. I, Stuttgart 1972.
Rothschuh, K.E., Was ist Krankheit? Erscheinung, Erklärung, Sinngebung, Darmstadt 1975.
Rothschuh, K.E., Iatrologie. Zum Stand der klinisch-theoretischen Grundlagendiskussion. Eine Ubersicht, in "Hypokrates", 1978, XLIX, pp. 3-21.
Rothschuh, K.E., Konzepte der Medizin in Vergangenheit und Gegenwart, Stuttgart 1978.
Scambler, G. (a cura di), Sociological theory and medical sociology, London 1987.
Schaeffer, D., Zur Professionalisierbarkeit von Public health und Pflege, in Public health und Pflege. Zwei neue gesundheitswissenschaftliche Disziplinen (a cura di D. Schaeffer e altri), Berlin 1994, pp. 103-126.
Schipperges, H. e altri (a cura di), Krankheit, Heilkunst, Heilung, Freiburgi.Br.-München 1978.
Schmitz, H., Der Leib, in System der Philosophie, 2 voll., I parte, Bonn 1965, 1982².
Schmuhl, H.W., Rassenhygiene, Nationalsozialismus, Euthanasie. Von der Verhütung zur Vernichtung 'lebensunwerten Lebens', 1890-1945, Göttingen 1987, 1992².
Schwartz, H.D. (a cura di), Dominant issues in medical sociology, New York 1994³.
Shilling, C., The body and social theory, London 1993.
Siegrist, J., Medizinische Soziologie, München-Berlin 1995⁵.
Tiemersma, D., Body schema and body image. An interdisciplinary and philosophical study, Amsterdam 1989.
Toellner, R., Die Verantwortung medizinischen Erkennens, die Verantwortung medizinischen Handels, in Wissen als Verantwortung. Ethische Konsequenzen des Erkennens (a cura di H.-P. Müller), Stuttgart 1991, pp. 35-52.
Tsouyopoulos, N., Andreas Röschlaub und die Romantische Medizin. Die philosophischen Grundlagen der modernen Medizin, Stuttgart 1982.
Turner, B.S., The body and society. Explorations in social theory, London 1984.
Turner, B.S., Medical power and social knowledge, London 1987.
Turner, B.S., The rationalization of the body: reflections on modernity and discipline, in Max Weber, rationality and modernity (a cura di V.S. Lash e S. Whimster), London 1987, pp. 222-241.
Turner, B.S.e altri, Regulating bodies. Essays in medical sociology, London 1992.
Weindling, P., Theories of the cell state in Imperial Germany, in Biology, medicine and society 1840-1940 (a cura di C. Webster), Cambridge 1981, pp. 99-155.
Weindling, P., Health, race and German politics between national unification and Nazism, 1870-1945, Cambridge 1989.
Weindling, P., Darwinism and social darwinism in Imperial Germany: the contribution of cell biologist Oscar Hertwig (1849-1922), Stuttgart 1991.
Weingart, P.e altri, Rasse, Blut und Gene - Geschichte der Eugenik und Rassenhygiene in Deutschland, Frankfurt a.M. 1988.
Wieland, W., Diagnose. Überlegungen zur Medizintheorie, Berlin-New York 1975.
Wieland, W., Strukturwandel der Medizin und ärztlichen Ethik. Philosophische Überlegungen zu Grundfragen einer praktischen Wissenschaft, Heidelberg 1986.
Wieland, W., Der Arzt und seine Handlungsnorm im Spannungsfeld der Wahrscheinlichkeit, in Ars medica. Verlorene Einheit der Medizin? (a cura di P. Kröner), Stuttgart 1995, pp. 157-173.
Wiesing, U., Medizin zwischen Wissenschaft, Technologie und Kunst, in "Zeitschrift für medizinische Ethik", 1993, XXXIX, pp. 121-130.
Wiesing, U., Kunst oder Wissenschaft? Konzeptionen der Medizin in der deutschen Romantik, Stuttgart-Bad Cannstadt 1995.
Zola, I.K., Medicine as an institution of social control, in "Sociological review", 1972, XX, pp. 487-504.
Igiene e sanità
di Giorgio Cosmacini e Francesco Carnevale
1. La storia dell'igiene
Mosè, Licurgo, Ippocrate
L'igiene può vantare una triplice origine in quanto, come scrive Francesco Chiappelli nel 1862, se ne possono considerare fondatori Mosè, Licurgo e Ippocrate: l'uno impone prescrizioni igieniche sotto il terrore del castigo divino a coloro che rifiutano i suoi precetti; l'altro assoggetta gli uomini ai suoi comandi igienici per amore della patria; il terzo si rivolge interamente alla ragione.
Le regole igieniche prescritte da Mosè, ma presenti anche nel contesto di religioni diverse da quella ebraica, sono molte e ben chiare: la separazione degli ammalati dai sani, la proibizione di alcuni alimenti che con più evidenza favorivano lo sviluppo di certe malattie, la circoncisione, le abluzioni e le purificazioni del corpo, l'imbalsamazione dei cadaveri. Le istituzioni di Licurgo illustrano e sintetizzano, anche se in maniera estrema, quelle iniziative che ogni organizzazione sociale mette in atto per evitare i rischi e i danni che essa stessa e la natura producono per il singolo o per gruppi di uomini: gli anziani decidevano la morte del neonato che sembrava loro troppo debole per poter divenire un utile cittadino; il bambino a 7 anni veniva tolto alla tutela dei genitori affinché il suo sviluppo fisico e morale fosse meglio controllato; la vita dell'individuo, in relazione allo strato sociale di appartenenza, era scandita da impegni e attività standardizzati, funzionali al patriottismo guerriero; l'alimentazione era fondata su criteri e prodotti sperimentati. A Ippocrate è associata la data di nascita dell'igiene scientifica, che va tenuta distinta da quell'insieme di prescrizioni, empiriche e istintive, che mirano alla conservazione della salute e alla difesa da eventi naturali: prescrizioni talvolta efficaci, che hanno spesso la caratteristica di tabù, e sono presenti in tutte le religioni e in tutte le società e non soltanto tra i Greci e gli Ebrei.
Da Ippocrate all'Impero romano
Fondamentali, nelle opere che formano il Corpus hippocraticum, sono le osservazioni sugli effetti prodotti nell'organismo dall'alimentazione, dall'abitazione, dal clima, dall'esercizio fisico, dalla vita sessuale, dai bagni: tanto fondamentali che, per Ippocrate, l'arte medica è successiva e subordinata alla considerazione dello stile di vita, il cosiddetto 'regime'. A distanza di un secolo dall'ippocratico Sul regime compare, in ambiente peripatetico, l'Epistola sulla vita sana dovuta a Diocle di Caristo, che prescrive all'individuo in buona salute e di censo privilegiato le regole per aver cura del proprio corpo e mantenersi sano. Come il prescrittore peripatetico faranno, dopo di lui e per più secoli, molti altri autori, sempre guidati da un intento igienista ad personam. Cure del corpo e cure dello spirito diventano poi un tutto inscindibile, come testimoniano numerosi testi classici, dalle leggi dietetiche di Pitagora (il vitto pitagorico) ai Precetti sulla salute di Plutarco.
Tutta la classicità, amante dell'armonia e della proporzione, è salutista e igienista. Di grande rilevanza e originalità è la sintesi di regole igieniche operata da Galeno a partire dalla concezione ippocratica, dall'aristotelismo e dalla cultura ellenistica. Umori 'corporali' e temperamenti 'spirituali' si mescolano nell''eucrasia', che corrisponde alla perfetta salute. Ma la salute, per Galeno, può essere imperfetta o differenziata non solo a seconda della biodiversità individuale, delle varie età e dei diversi stili di vita, che influenzano la 'crasi' temperamentale e umorale; la salute è correlata anche all'ambiente, all'aria, alle acque e ai luoghi. L'importanza data dalla medicina alle regole della salute individuale, pensate per un individuo idealizzato e abbiente, ha relegato in secondo piano i regolamenti e gli indirizzi di igiene generale, collettiva e ambientale, mentre sono significative e molteplici le iniziative intraprese a questo riguardo nel mondo classico. La storia della peste di Atene, che devastò la Grecia nel 439-430 a.C. e che Tucidide descrisse, dimostra come fosse già percepita la causalità del contagio legata all'ambiente. Platone e Aristotele trattano diffusamente dell'importanza dei bagni pubblici, degli acquedotti, della pulizia delle strade. Roma, estendendo la propria legislazione all'Impero, diffonde cognizioni e prescrizioni igieniche apprese da altre culture e poi ampliate, e crea con l'archiatra la figura del medico al servizio dello Stato, che vigila sulla salute pubblica o quantomeno su quella di fasce di popolazione importanti, quali i marinai e i soldati. Non pochi provvedimenti adottati dalla Roma imperiale, ad esempio nel campo dell'igiene edilizia, delle acque destinate al consumo umano, della difesa dalle epidemie, hanno ripercussioni favorevoli sulla salute di tutti.
Le regole della salute nel Medioevo
Mille années sans un bain, dirà lo storico Jules Michelet a proposito del Medioevo, rimarcandone l'igiene precaria. L'uomo medievale dell'Occidente cristiano, diversamente dall'uomo mediorientale coevo, lava poco se stesso e la propria biancheria. Forse anche per questo le pestilenze, che con la fame e la guerra rappresentano il triplice flagello dei 'secoli bui', colpiscono la cristianità e risparmiano il mondo arabo. La diffusione in Europa delle molte opere di argomento igienico scritte dagli Arabi e la traduzione dal greco in latino delle opere di Galeno sono all'origine dei tanti regimina sanitatis medievali: un genere letterario, oltreché medico, a volte molto elaborato, ma sempre orientato verso l'igiene individuale. Si tratta di un complesso di norme personalizzate, rivolte perlopiù a persone di rango sociale elevato, formulate talora in versi e finalizzate al controllo dei rischi di malattia. Il più noto di tali testi latini è il Regimen sanitatis salernitanum, scritto all'interno della Scuola di Salerno dopo l'anno Mille e noto anche col titolo di Flos medicinae. La sua aurea precettistica de conservanda bona valetudine detta le regole igieniche per preservare la salute.
Alla grande ripresa della produzione medicoletteraria sui temi dell'igiene individuale va riconosciuto il merito del superamento di quella stretta osservanza teurgica che vedeva nella rassegnazione e nella preghiera i principali rimedi contro le malattie e a favore della salute. A partire dal Trecento fanno la loro comparsa anche opuscoli 'universali', scritti nelle varie lingue volgari anziché in latino e pertanto destinati alla 'minuta gente', cioè all'emergente piccola borghesia: tali i 'regimi' di Giovanni da Toledo, di Aldobrandino da Siena, di Arnaldo da Villanova, di Maino de' Mainieri e di Taddeo degli Alderotti e quelli - dello stesso genere, ma meno sofisticati - dovuti a oscuri medici e miranti a soddisfare la domanda delle popolazioni urbane. Le città tardomedievali, dove prosperano topi e ratti, sono luoghi propizi alle pestilenze. In concomitanza con l'emergenza pestilenziale che caratterizza la seconda metà del Trecento, e poi il secolo successivo, i 'regimi di salute' evolvono in regimina contra pestilentiam che indicano come conservarsi sani in tempo di peste. Rispetto ai primi, con cui hanno in comune il carattere di compendio divulgativo del sapere igienico, i secondi sono opuscoli dettati dall'esperienza, oltreché dal buon senso, e più specializzati.
Gli uffici di sanità
Meno studiati di questi opuscoli, ma altrettanto - se non più - importanti per la salute pubblica, sono nello stesso periodo gli interventi di carattere più generale, volti al controllo delle fogne e delle paludi, alla regolamentazione dello smercio di prodotti alimentari, all'istituzione di cordoni sanitari, contumacie, quarantene e 'bollette di sanità'. Le pestilenze non sono solo eventi che dissestano la struttura biologica, demografica, economica della società medieval-rinascimentale; sono anche stimoli durevoli che inducono gli Stati italiani a darsi un'organizzazione idonea a fronteggiare con le pestilenze stesse, ma anche dopo di esse e indipendentemente da esse, problemi igienico-sanitari di capitale importanza. Nascono gli 'uffici o magistrati di sanità', organismi benemeriti presenti nei maggiori Stati dell'Italia settentrionale e artefici di una sanità di avanguardia, notevolmente in anticipo sul resto d'Europa. In tali organismi la figura del medico non appare indispensabile tenuto conto, come argomenta Cipolla (v., 1992), che una ragionevole dose di senso comune è sufficiente per apprendere quel poco che c'è da sapere circa le precauzioni riguardanti il contagio, e che d'altra parte, specie in periodo di peste, i compiti previsti per i medici erano rischiosi e la maggioranza di essi preferiva evitarli. I controlli erano stati introdotti sulla base della teoria che vedeva nei 'miasmi' le cause della diffusione della peste. La teoria era decisamente errata o perlomeno ampiamente carente per quanto concerne l'agente causale e i reali meccanismi di contagio, ma è giusto riconoscerle il merito di aver attratto l'attenzione degli organi amministrativi sulle disastrose condizioni igieniche nelle quali versava la massa della popolazione. Tale vigilanza, in molti casi severa e burocratica, riguardava i mercati alimentari e soprattutto le macellerie e le rivendite di pesce, l'affollamento delle case, i letti e i materassi, le risaie, i cimiteri e le sepolture, i movimenti di persone e cose, e quindi le locande e le porte di ingresso delle città e i porti. Nelle intenzioni degli amministratori, grazie ai controlli si doveva riuscire a minimizzare i rischi di ipotetiche vie di diffusione del morbo, prima o al di là dell'urgente miglioramento delle condizioni di vita della massa della popolazione, deteriorate dalla sottoalimentazione, dalle abitazioni malsane, dal sovraffollamento e dall'assenza di infrastrutture.
La 'teoria aerista', del 'mal'aere' corrotto e corruttore, dei miasmi pestilenziali e pestiferi, è una ideologia scientifica bloccante, opposta alla 'controteoria contagionista', che ai miasmi contrappone i contagi e alla 'mal'aria' contrappone quelle particelle di materia infettante che da Girolamo Fracastoro, autore nel 1546 dell'opera De contagione et contagiosis morbis, vengono dette seminaria o 'semi di pestilenza', concettualmente affini agli atomi di materia biologica definiti tre secoli dopo 'microbi' o 'germi'. Questo atomismo microbiologico viene a iscriversi coerentemente nella trasformazione che, sulla scia della svolta galileiana, muta da qualitativa a quantitativa la visione, anche medica, del mondo.
La nascita della medicina del lavoro
La rivoluzione scientifica del Seicento, nelle sue applicazioni medico-naturali, segue due strade: una è quella della medicina metrica di Santorio Santorio e della iatromeccanica di Borelli, Malpighi, Bellini, Baglivi; l'altra è quella che mette in luce il mondo, prima ignorato e negletto, degli artifices: artigiani e lavoratori. Questo nuovo scenario è illustrato da Paolo Zacchia e soprattutto, al passaggio tra Seicento e Settecento, da Bernardino Ramazzini, autore della De morbis artificum diatriba, un rivoluzionario trattato sulle malattie dei lavoratori. Per ottenere un'approfondita conoscenza di tali malattie e delle loro cause, Ramazzini va per casali e contrade, per botteghe e miniere, per fornaci e latrine. Alcune delle categorie di lavoratori da lui visitate sono composte da sordidi artifices: egli informa il lettore che l'idea del trattato gli è venuta proprio dall'osservazione dei danni provocati dal lavoro in un vuotatore di fogne. Di quali risorse, in casi come questi, dispone la medicina? Non certo della ridondante polifarmaceutica per abbienti, tanto eclettica quanto inefficace (o addirittura nociva), bensì di tutt'altri presidi: dal cambiamento dell'organizzazione del lavoro alla riduzione del tempo di lavoro, dall'adozione di vesciche trasparenti per proteggere gli occhi dei vuotacessi all'impiego di guanti, gambali e maschere per proteggere le estremità e i volti dei minatori.
Ramazzini compie il passo dalla clinica individualizzata all'analisi casistica e alla ricerca epidemiologica: il medico che egli impersona, da competente del problema clinico individuale, si trasforma nell'esperto consapevole che la salute-malattia è un problema più vasto di quello clinico, da affrontare non solo per rispondere ai bisogni dell'individuo, ma anche per soddisfare le esigenze di uomini inseriti in un contesto sociale. Egli passa dall'inane terapia del singolo lavoratore ammalato all'efficace profilassi per tutti i lavoratori candidati ad ammalarsi. Questo passaggio dall'individuale al collettivo scandisce la transizione epocale dalla medicina privata alla medicina pubblica, dall'igiene individuale all'igiene sociale. Se per Zacchia occorre attrezzarsi perché il modo di vita, le malattie e gli stenti del povero e dell'artigiano non si trasformino in un pericolo che può estendersi ad altri settori della società, per Ramazzini il principe e la sua organizzazione statale hanno l'obbligo di predisporre correttivi atti a favorire lo sviluppo di tutte le componenti della società e in primo luogo delle arti e dei mestieri, e quindi dei lavoratori, ormai indispensabili al miglioramento delle condizioni di vita di tutta la popolazione.
Passeranno molti decenni prima che tali principî possano diventare veramente egemoni e trovare pratica e diffusa applicazione. Il salto demografico e la rivoluzione industriale della fine del Settecento saranno tali da determinare, in primo luogo in Inghilterra, un'eccezionale congiuntura rappresentata da cambiamenti profondi del tessuto sociale e dalla decisione di trasporre nella pratica alcune tra le conoscenze scientifiche disponibili ricorrendo a provvedimenti legislativi e amministrativi. Le nuove condizioni di lavoro, l'assetto urbano, l'alimentazione, i problemi igienici riguardanti la maggioranza della popolazione, l'alcolismo, metteranno in luce il grave pericolo e tutte le strette interrelazioni, con la necessità di coordinare interventi specifici e veramente preventivi. In Inghilterra, una legge del 1802, in relazione ai pericoli per la salute pubblica rappresentati dal regime di fabbrica, proibì di tenere occupati gli apprendisti per più di 12 ore e di notte. Ma la prima legge organica per le fabbriche è del 1833: i bambini sotto i 12 anni non dovevano essere occupati per più di 8 ore, i giovani dai 12 ai 18 anni non più di 12, e il lavoro notturno era loro vietato; furono istituiti gli ispettori del lavoro per vigilare sull'applicazione delle norme. Nel 1842 fu promulgata una legge che proibiva di far lavorare donne e bambini sotto i 10 anni nelle miniere. Nel 1847, sempre in Inghilterra, una legge limitò a 10 ore il lavoro di donne e bambini e solo nel 1874 venne fatto divieto di occupare nelle fabbriche bambini con età inferiore ai 10 anni.
La polizia medica
Il fatto che l'opera di Ramazzini rimanga una specie di cattedrale nel deserto settecentesco è stato considerato un epifenomeno della cosiddetta 'rivoluzione demografica'. Il suo isolamento è stato infatti attribuito alla straordinaria accelerazione dell'incremento della popolazione in età moderna. Il tasso medio annuo di questo incremento, che era stato dello 0,56% dall'anno primo dell'era cristiana sino al 1750, passa al 4,4% dal 1750 al 1800. Questa accelerazione rivoluzionaria favorisce la reperibilità della manodopera e quindi provoca un relativo disinteresse per la sorte dei lavoratori. È opportuno però ricordare qui la politica di salute pubblica attuata nel Settecento dai monarchi assoluti.Nell'ottica propria del dispotismo illuminato, i sovrani considerano positivamente, come una maggior fonte di ricchezza per lo Stato, la massimizzazione del numero dei loro sudditi in buona salute, capaci di svolgere un lavoro produttivo, e pertanto dimostrano un particolare interesse per la salute del popolo, avendo per fine l'aumento della forza lavoro. Il medico renano Johann Peter Frank elabora una trattazione sistematica di Medizinische Polizei, pubblicata in sei volumi a partire dal 1779, in cui la 'polizia medica', o 'politica della salute pubblica', è finalizzata servandis et augendis civibus: tale è il motto che simboleggia l'intento demografico-sanitario dell'opera, dove la 'medicina politica' è concepita come 'arte di difesa', cioè come una tecnica utilizzata dai medici in difesa della salute collettiva, a cominciare dalla salute delle categorie sociali considerate a massimo rischio, e cioè le donne gravide costrette al lavoro, i bambini, gli artigiani che lavorano nelle città 'antropofaghe', i minatori, i contadini. La popolazione viene inserita al centro del processo riformatore e la medicina deve fungere da strumento di collegamento tra istituzioni politiche e interventi preventivi e curativi, mentre il medico è visto come l'intermediario fra il filosofo al governo e l'individuo sociale.Il pensiero e l'azione di Frank verranno diluiti, ma non annullati, in un processo storico di più lungo respiro: soltanto alcune delle sue ipotesi troveranno realizzazione nelle riforme giuseppine; rimarrà invece ai posteri un suo terribile monito, e cioè che le cause delle malattie vanno ricercate nella miseria, nello sfruttamento, nell'ignoranza, nell'imperizia e nella disonestà degli stessi medici. All'indomani del fatidico 1789, che proclama i diritti dell'uomo e del cittadino, Frank apre il proprio corso di lezioni all'Università di Pavia con la prolusione De populorum miseria, morborum genitrice.
Le grandi scoperte scientifiche
L''arte di difesa' si realizza anche, nell'arco del Settecento, come profilassi nei confronti della malattia del secolo, il vaiolo. La specificità di questa malattia infettiva è di esplodere 'dall'interno', a partire da focolai endemici permanenti negli agglomerati urbani, specie in quelli più affollati. La crescente densità demografica delle città settecentesche determina poi il suo diffondersi su larghissima scala. Contro di essa ha scarso peso la strategia difensiva elaborata nei secoli contro le pestilenze epidemico-contagiose provenienti, a ondate, 'dall'esterno', d'oltremare o d'oltralpe.Il metodo della vaiolizzazione, cioè dell'inoculazione a scopo profilattico del vaiolo umano, nasce da una pratica già attuata da secoli in Oriente. Si produce una piccola malattia 'artificiale' che salva dalla moria 'naturale'. Adottata nel mondo occidentale, superando i pregiudizi e nonostante i contrasti, la pratica della vaiolazione con pus umano cede il campo, alla fine del secolo, alla vaccinazione praticata con pus vaccino benigno dotato di rischi minori. Edward Jenner nel 1798 rende noto che il cow-pox o vaiolo vaccino, trasferito dall'animale all'uomo, provoca in quest'ultimo una malattia attenuata, con pustolazione circoscritta, che impedisce al vaiolo umano di attecchire. In Italia Luigi Sacco, nell'autunno del 1800, vaccina quattrocento bambini e presenta al governo cisalpino il progetto di un piano per rendere generale l'uso e i vantaggi della vaccinazione.Le acquisizioni scientifiche nel campo dei contagi e della batteriologia hanno le loro radici nel Cinquecento, e si sviluppano poi lentamente con tappe importanti - quale deve essere considerata la negazione da parte di Spallanzani della generazione spontanea - sino al momento in cui, siamo a metà dell'Ottocento, viene formulata da Agostino Bassi e da Jakob Henle una vera e propria teoria sul nesso causale tra malattie e microrganismi. Secondo Henle, autore di Miasmen und Kontagien (1840), tale nesso può essere affermato quando il microrganismo è associato a quella malattia e a nessun'altra, può essere isolato dal suo ospite e risulta capace di indurre la stessa malattia in un altro ospite. Nel 1847 Ignaz Philipp Semmelweis dimostra che la febbre puerperale è un 'avvelenamento' (setticemia) dovuto a un 'veleno' o virus trasmesso alle puerpere dalle mani infette degli ostetrici reduci dalle sale di autopsia: occorreva lavarsi bene le mani per ridurne la frequenza. La scoperta attende diciott'anni prima di essere pienamente utilizzata, da Joseph Lister nel 1865, sotto forma di 'disinfezione' con acido fenico per prevenire l'infezione che penalizza pesantemente il decorso postoperatorio degli interventi chirurgici.
Tra Semmelweis e Lister c'è di mezzo la 'rivoluzione pasteuriana': la sperimentazione di Louis Pasteur è approdata nel 1857 all'enunciazione della 'teoria dei germi' che li indica come agenti delle infezioni. Gli anni cinquanta dell'Ottocento vedono anche l'avvio di periodiche conferenze internazionali (la prima è quella di Parigi del 1851), promosse per mettere a punto le misure quarantenarie contro le malattie epidemico-contagiose cosiddette 'esotiche', sopra tutte la febbre gialla e il colera. Venticinque anni dopo la teoria di Pasteur, nel 1882, Robert Koch individua al microscopio l'agente del colera e poi quello della tubercolosi. Nell'arco di tre decenni vengono identificati quasi tutti gli agenti patogeni delle malattie conosciute. Dopo che Alphonse Laveran scopre, nel 1880, il protozoo che provoca la malaria, Battista Grassi dimostra, nel 1898, che la malaria umana è trasmessa da un particolare tipo di zanzara. Nel 1894 Alexandre Yersin identifica l'agente causale della peste e dimostra che la trasmissione di questa all'uomo avviene tramite ratti e pulci. Nel 1905 Fritz Schaudinn scopre nella spirocheta 'pallida' l'agente eziologico della sifilide.
La fondazione istituzionale dell'igiene
L'infettivologia, supportata dalla 'rivoluzione batteriologica' di fine Ottocento, è in questa fase la base principale dell'igiene. Si afferma il dogma che 'il microbo è tutto' e su questo sfondo concettuale vengono delineate, in ogni paese, le norme igieniche che regolamentano l'approvvigionamento idrico, lo smaltimento dei rifiuti, il risanamento dei centri urbani, la bonifica dei terreni paludosi. Tale pratica interventista viene a saldare l'igiene al grande campo della sanità pubblica, diverso e complementare rispetto all'ambito tradizionale curativo della salute privata. Per i medici si pone il nuovo problema dell'educazione sanitaria che non può non affiancarsi, alleati i maestri di scuola, alla lotta contro l'analfabetismo.
La pulizia, la nettezza, il lavarsi sono la versione popolare dell'igiene scientifica; gli scolari sono sollecitati dai maestri a lavarsi, le mamme sono sollecitate dai medici di famiglia a lavare tutto. Il medico di famiglia tiene in gran conto l'esigenza igienica fondamentale del pulire, nettare, bollire, pasteurizzare. Gli anni eroici dell''utopia igienista', tra Ottocento e Novecento, hanno permesso di scoprire le connessioni tra i vari campi di azione, i nessi precisi tra ambiente e salute. Forti dei successi conseguiti in campo microbiologico e infettivologico, da cui hanno ricavato prestigio e credibilità, gli igienisti sono portatori dell'istanza egemone di riunire in un corpus dottrinale-disciplinare tutti i fatti scientificamente provati come vantaggiosi per l'uomo e per la sua salute. Il fenomeno è rappresentato da Angelo Celli con "l'albero dell'igiene" che affonda le radici nelle scienze positive (fisiopatologia, microbiologia, scienze naturali, fisica, chimica), da cui emerge il tronco robusto dell'igiene generale i cui rami si chiamano demografia, diritto sanitario, igiene scolastica, educazione fisica, epidemiologia, igiene edilizia, ospedaliera, carceraria, rurale, veterinaria, industriale, tropicale, ecc.; in cima svetta l''igiene sociale'.
Precorrendo i tempi, la disciplina si è già istituzionalizzata in Germania, dove a Monaco, nel 1866, viene fondato da Max Pettenkofer un istituto di igiene sperimentale, e prende corpo una grande scuola, punto di riferimento di tutti i maggiori ricercatori europei, che sviluppa ricerche sulla qualità dell'aria, sui processi biochimici del terreno, anche in relazione alla potabilità dell'acqua, sull'alimentazione oltre che sulla peste e sul colera. A Pettenkofer si deve l'iniziativa della pubblicazione dell'"Archiv für Hygiene" e della "Zeitschrift für Biologie" e, in collaborazione con Ziemssen, di un grande trattato d'igiene tradotto anche in Italia nel 1892. Il Ministero imperiale della salute pubblica, creato a Berlino nel 1876, istituisce qualche anno dopo un laboratorio microbiologico affidato a Koch. A Parigi, nel 1888, inizia la sua attività l'Istituto Pasteur, grazie a una sottoscrizione nazionale.Nella storia italiana dell'insegnamento superiore, che in campo igienico-sanitario segue il modello universitario tedesco, il posto d'onore spetta a Corrado Tommasi Crudeli, che a Roma, nel 1883, fonda il primo vero laboratorio e nel 1885 inaugura il romano Istituto d'igiene. A questo fanno seguito gli altri che nascono in ogni facoltà medica, animati da grandi igienisti: Pagliani, Celli, Di Vestea, Maggiora Vergano, Sanarelli, Casagrandi, Ottolenghi, Sanfelice, Sclavo, ecc.Gli scambi internazionali non sono soltanto di tipo scientifico e limitati alla buona volontà dei singoli ricercatori; attorno alla metà dell'Ottocento vengono messe in atto iniziative internazionali di cooperazione nel campo della sanità pubblica. Una nuova epidemia europea di colera e la constatata inefficacia della quarantena spinsero il governo francese a convocare, nel 1851, la prima conferenza sanitaria internazionale. Altre conferenze furono tenute, sempre in Francia, negli anni successivi senza però che la concertazione igienica dei vari Stati facesse passi in avanti, almeno nei tempi brevi. Nel 1874 venne creato un segretariato permanente per raccogliere le più accurate informazioni sulle epidemie che si verificassero in qualsiasi paese. Solo nel 1907 fu creato, sempre a Parigi, l'Office Internationale d'Hygiène Publique, al quale aderirono 12 paesi; tale organismo, che curava un bollettino mensile sulle epidemie, comincerà a collaborare con la Società delle Nazioni sin dalla sua fondazione. È nell'ambito di quest'ultima che sono state programmate, tra l'altro, le prime iniziative concertate di lotta alle malattie diffusive e in primo luogo alla malaria. L'istituzione dell'Organizzazione Mondiale della Sanità si situa cronologicamente nel 1948, in occasione di una conferenza sanitaria internazionale promossa dalla neonata Organizzazione delle Nazioni Unite.
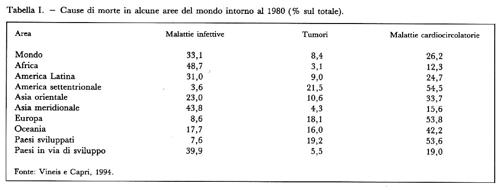
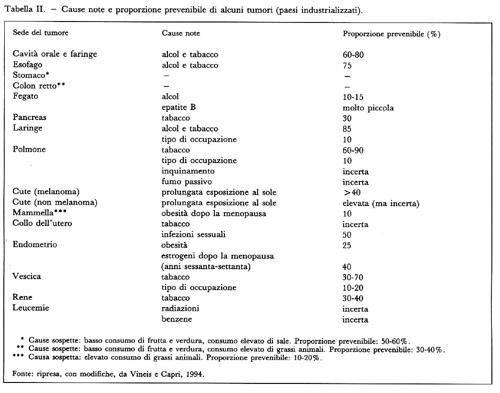
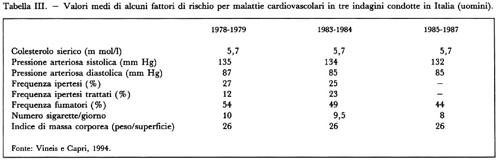
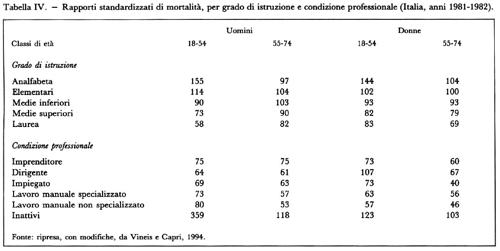
La nascita della sanità pubblica
I primi studi che mettono in rapporto con metodi statistici le condizioni ambientali e la salute pubblica vengono condotti in Francia. Louis-René Villermé tra il 1820 e il 1830 dimostra che i tassi di mortalità a Parigi sono differenti da quartiere a quartiere e sono quindi in funzione del livello di vita dei diversi gruppi di popolazione. Edwin Chadwick nel 1842 sottopone al Poor Law Board inglese, che glielo aveva commissionato, un rapporto sullo stato di salute della popolazione che mostra le condizioni di vita disastrose e il pessimo stato di salute della popolazione urbana: a Liverpool, ad esempio, la durata media della vita risultava essere di 35 anni per i 'borghesi' e di appena 15 anni per gli operai. Negli stessi anni William Farr viene incaricato di creare l'Office of the General Register, che inizierà presto a produrre i famosi censimenti sulla salute della popolazione, mentre dal Parlamento verrà promulgato nel 1848, anche grazie alla pressione di 'consigli sanitari volontari', il Public healt act che farà nascere uffici della sanità nelle aree urbane e determinerà interventi strutturali capaci di controllare i rischi per la salute rappresentati dalle acque, dalle fognature e dagli alimenti. Un controllo che poteva anche essere misurato, come fece nel 1854, in occasione di una ennesima epidemia di colera, John Snow, che contò un numero più basso di morti in quella zona della città per la quale era stato variato il punto di captazione dell'acqua, spostando a monte gli scarichi fognari.
In Germania la creazione, nel 1870, dell'Impero accrescerà le possibilità di iniziative centralizzate di sanità pubblica. Il programma di riforme sociali attuato da Bismarck, anche per contrastare il successo del movimento socialista, permette la creazione, nel 1876, di un Ufficio nazionale per la sanità e quindi una legislazione igienica e sanitaria per tutto il paese, comprensiva di un originale e ampio sistema di assicurazioni per i lavoratori. I risultati, sicuramente favoriti dal diverso - per esempio rispetto a quello inglese - sviluppo storico della rivoluzione industriale, erano già molto visibili verso la fine del secolo: le condizioni igieniche risultavano essere migliori nelle città tedesche che in quelle di ogni altro paese del continente.
La storia dell'Italia unita mette in luce fin dai suoi primi anni la dialettica esistente tra il progresso e la salute della popolazione. Affrontare ad esempio, in una prospettiva di progresso economico e sociale, la lotta contro la malaria significava tenere nella debita considerazione i rapporti che intercorrevano tra la malattia, la precarietà della condizione contadina, l'arretratezza della produzione agricola, specie nel Meridione, lo sfruttamento indiscriminato delle risorse umane e naturali, l'inadeguatezza della legislazione. Dichiarare guerra alla tubercolosi, malattia nota sin dall'antichità, ma che in quel periodo mieteva vittime a non finire, specie tra le popolazioni urbane, significava in primo luogo controllare le sue concause ambientali, la promiscuità, gli alloggi, le condizioni e l'igiene del lavoro che si associavano in maniera indissolubile con le concause debilitanti dell'organismo, fossero esse dovute a un deficit di apporto o a un eccesso di dispendio energetico, o - come capitava più spesso - a entrambi. Era una congiuntura storica in cui il progresso sociale e sanitario si poneva in termini tecnici e contemporaneamente politici; un insigne clinico, Augusto Murri, sentiva allora il dovere di gridare forte: "[Quando il medico] è condannato tutta la vita a contemplare, impotente, di quante calamità gli ordinamenti sociali e politici son fecondi per tanti sventurati, egli diventa nemico di questo che pomposamente si suole chiamare ordine [...]. Per questo noi ci schieriamo tra coloro che combattono più ardentemente per un ordine nuovo". Molti altri medici 'politici' gli facevano eco da altre cattedre. Non pochi tra loro, a cominciare da Giovanni Lanza e Luigi Carlo Farini, capi di governo, si erano fatti carico di combattere battaglie di vertice, divenendo ispiratori di leggi: alcuni, come Guido Baccelli, nelle vesti di ministri, molti altri, come Corrado Tommasi Crudeli, Antonio Cardarelli, Napoleone Colajanni, Augusto Murri, Angelo Celli, Giuseppe Sanarelli, Pietro Castellino, Gaetano Pieraccini, Giulio Bizzozero, Camillo Golgi, Edoardo Maragliano, Achille De Giovanni, Angelo Mosso, Pietro Grocco, Giovan Battista Grassi, Carlo Forlanini, Luigi Luciani, Pio Foà, Alessandro Lustig, come parlamentari. Alcuni come Baccelli, Castellino, Maragliano, De Giovanni e Murri, erano i capiscuola riconosciuti della clinica medica italiana, tutti gli altri erano igienisti che avevano seguito un processo di affrancamento dalla clinica e dalla terapia. A ognuno di essi vanno riconosciuti un preciso ruolo politico e una grande dignità scientifica. Tutti assieme, in un movimento corale ma articolato, hanno partecipato alla realizzazione nel paese di quella che è stata chiamata 'utopia igienista'. Giacinto Pacchiotti, fondatore nel 1878 della Società d'igiene, affermava: "L'ora è propizia. I medici colgano il destro del risveglio che nelle popolazioni manifestasi per tutto che tocca la salute pubblica. Eglino si conducano al cospetto del pubblico, tengano conferenze, concioni, discussioni sopra tutti i grandi problemi di pubblica e privata igiene. Si facciano gli apostoli del benessere sociale, gli educatori delle nuove generazioni [...], in ogni città si aprano pubbliche scuole di igiene, dove tutte le classi sociali imparino come il popolo italiano possa in pochi anni diventare uno tra i più sani".
Una struttura di sanità pubblica fu costituita in Italia, presso il Ministero dell'Interno, nel 1887, quando Crispi chiamò a Roma Luigi Pagliani, primo libero docente d'Igiene in Italia e allora professore d'Igiene a Torino, nonché fondatore di due periodici, la "Rivista d'igiene e sanità pubblica" e l'"Ingegneria sanitaria". Tale Ufficio di Sanità divenne in seguito Direzione Generale della Sanità Pubblica, coadiuvato da un Consiglio Superiore di Sanità e poi dal Consiglio Sanitario Provinciale, dal medico provinciale, dall'ufficiale sanitario comunale, i cui compiti erano affidati a titolo gratuito, in molti casi, al medico condotto. La riforma sanitaria del 1888, che faceva esplicito riferimento già nel titolo alla 'tutela dell'igiene', viene annoverata da Benedetto Croce, nella sua Storia d'Italia dal 1871 al 1915, tra i fatti memorabili della "vita politica e morale della nuova Italia". Essa poneva al vertice del sistema sanitario le autorità politico-amministrative centrale e periferica (il sindaco), mentre le strutture tecniche sia centrali che periferiche svolgevano mansioni di vigilanza, proposta e controllo, quasi mai di tipo decisionale, su una gamma praticamente infinita di problemi ed erano appesantite fin dall'inizio da vincoli burocratici e da contraddizioni di vario ordine, non ultimi quelli della retribuzione dei medici. L'ideale utopico di una sanità crescente in una società che progrediva era destinato a scontrarsi con la dura realtà.
L'intenso dibattito alla fine dell'Ottocento e nel Novecento
L'incremento dei livelli di salute, più o meno immediatamente correlato con gli interventi di tipo igienico che la scienza proponeva e giustificava in maniera pressante e che la politica, con tanti medici come protagonisti, mostrava di accogliere e di voler applicare, deve fare i conti con la dialettica delle forze e delle resistenze sociali che assume anche i connotati, molto netti, della lotta di classe per la difesa o la conquista di diritti e interessi contrapposti e alternativi. È stato detto giustamente, con riferimento a questo periodo storico, che la difesa igienistica della società è una fisarmonica che dà suoni differenti a secondo del modo con cui la si tira. Sorge una moda culturale sulla scia della quale fioriscono pubblicazioni, interventi, comportamenti anche di dubbia scientificità e utilità. Molti medici, e tra questi un certo numero di igienisti, si riconoscono, sin dalla data della sua fondazione, il 1892, nel Partito Socialista dei Lavoratori Italiani. Si crea un'area ideologica composita fondata su evoluzionismo, positivismo, marxismo e spesso con ulteriori connotazioni date dall'appartenenza a una determinata corrente politica. È il periodo in cui si sviluppa il dibattito sulla 'medicina politica' e si affermano definitivamente, anche come branche autonome, la 'medicina sociale' e la 'medicina del lavoro'.Nel primo Novecento, mentre raggiunge la piena autonomia e consegue il massimo riconoscimento politico, l'igiene inizia una nuova fase scientifica. Dal suo contesto teorico-sperimentale e dai ranghi dei suoi ricercatori nasce una reazione al dogmatismo microbiologico e prende piede l'idea che non è il germe che fa la malattia, ma l'organismo. Il terreno organico, costituzionale e acquisito, cioè condizionato dalle 'scorrettezze della natura' e dalle 'sregolatezze della società', è causa di malattia tanto quanto gli agenti patogeni esterni, parassiti o microbi. La malattia, che nel tardo Ottocento era stata vista dualisticamente come l'invasione del macrorganismo sano da parte del microrganismo morbigeno, viene considerata come il risultato unitario della reciproca interazione di fattori esogeni ed endogeni, i secondi non meno importanti dei primi; si riconosce che la difesa dai germi è favorita dal siero degli organismi vaccinati. I germi agenti di malattia vengono visti anche come 'antigeni' interagenti con l'organismo produttore di 'anticorpi': la sierologia tiene a battesimo la nascente immunologia.
Nel periodo compreso tra le due guerre mondiali l'igiene con tutte le sue branche specialistiche risulta stabilmente insediata tra le discipline mediche e nelle istituzioni del paese. Essa gode di meritata reputazione e di elevato prestigio. I suoi meriti si confrontano con l'indirizzo di una sanità pilotata sul piano demografico dall'aforisma che 'il numero è potenza' e condizionata dalla 'bonifica igienica' del fascismo, non solo antimalarica e antitubercolare, ma anche razziale.
Molti aspetti dell'assistenza e della previdenza dei lavoratori vengono affrontati ricorrendo alla creazione di assicurazioni e di enti nazionali di tipo mutualistico. Il criterio assicurativo per le malattie provocate più direttamente o esclusivamente dal lavoro, in molti casi assunto come sostitutivo del criterio della prevenzione, era stato adottato già da molti decenni in altri paesi e principalmente in Germania. L'assicurazione obbligatoria, per un numero ridotto di malattie professionali, diventa legge in Italia solo negli anni trenta e assume subito e prevalentemente il significato di assicurazione dei datori di lavoro più che dei lavoratori. In effetti la gestione assicurativa da una parte finirà per assecondare la tendenza che voleva le malattie da lavoro legate alle specifiche professioni e quindi ineliminabili, dall'altra eviterà ai datori di lavoro di dover rispondere in sede giudiziaria civile dei risarcimenti richiesti da un numero sempre crescente di lavoratori ammalati.
2. Ambiente, società e sanità pubblica nella fase attuale
La transizione sanitaria e l'epidemia corrente
Stime ragionevolmente fondate informano che la specie umana ha subito trascurabili modificazioni quantitative sino al Medioevo: la vita media era stabilmente attestata sui 35 anni. Il bilancio era il risultato di alta natalità, elevata mortalità, specialmente infantile e materna, e picchi di mortalità per epidemie, guerre e carestie. Le stime successive al 1650 indicano un costante aumento della popolazione mondiale dovuto a una forte spinta demografica della popolazione europea, sia del Nord che dell'area mediterranea, accompagnata da flussi migratori, uno dei quali capace di popolare il Nuovo Mondo. I dati più attendibili indicano una popolazione mondiale di un miliardo e seicento milioni nel 1900; di due miliardi e quattrocento milioni nel 1951; di quasi quattro miliardi nel 1975 e di oltre sei miliardi nelle proiezioni del 2000. Il bilancio positivo è dovuto alla combinazione della riduzione della mortalità, specie infantile, con il permanere per molto tempo di un'alta natalità. Quest'ultima tendenza risulta invertita, da qualche decennio, nei paesi sviluppati dove, riducendosi le classi di età infantili e giovanili, il bilancio della popolazione tende a 0. In generale, oggi sull'andamento mondiale della numerosità della specie pesa soprattutto la situazione demografica dei paesi cosiddetti in via di sviluppo.
A partire dagli anni sessanta nei paesi industrializzati è iniziata una profonda trasformazione demografica caratterizzata dalla rapida e duratura riduzione dei quozienti di fecondità e di natalità e dalla riduzione della probabilità di morte anche nelle età avanzate. La piramide delle età assume una caratteristica forma a torre dove gli ultrasessantacinquenni rappresentano sino al 15% e gli ultrasettantacinquenni sino al 7% del totale della popolazione; si abbassa l'indice di mascolinità; la speranza di vita alla nascita raggiunge i 72-73 anni per gli uomini e rasenta gli 80 anni per le donne. Sostanzialmente modificate sono la dimensione, l'età e la natura della mortalità. La principale riduzione è quella della mortalità infantile; in tutte le classi di età si è ridotta la mortalità per malattie infettive, malattie del tratto respiratorio e digerente e tubercolosi, sia in termini assoluti che di tassi standardizzati, mentre è aumentata notevolmente in termini assoluti la mortalità per tumori maligni e per le malattie del sistema cardiocircolatorio.Il quadro demografico delineato e le malattie che con più frequenza sono alla base della mortalità della popolazione pongono problemi legati alle terapie lunghe e costose, all'uso delle strutture sanitarie, all'assistenza per gli esiti invalidanti; l'indice di dipendenza, più utile in sanità pubblica dell'indice di vecchiaia, presenta una forte tendenza all'aumento: è stimato intorno al 60% nell'anno 2000, vicino al 75% nel 2025.
Nei paesi cosiddetti in via di sviluppo si assiste dal punto di vista demografico a una perdurante elevata fecondità, associata a una iniziale riduzione della mortalità, specie infantile. La struttura per fasce di età appare pertanto di tipo piramidale con base allargata e, in alcuni paesi dove la riduzione della mortalità è di più vecchia data, con la presenza di una forte rappresentanza delle classi di età di giovani adulti. Il quadro evidenzia la presenza e la prospettiva di una forte pressione demografica e quindi, in maniera non dissimile da quella già conosciuta in Europa, di un rilevante fenomeno migratorio. I problemi sanitari sicuramente complessi di questi paesi sono rappresentati dalla debolezza della tendenza alla riduzione della mortalità e dalla compresenza di patologie tradizionali e moderne, queste ultime dovute principalmente all'importazione di fattori di rischio per la salute legati alle attività produttive e agli stili di vita tipici dei paesi industrializzati.I paesi che hanno fatto parte della cosiddetta area socialista presentano sicuramente una situazione sanitaria migliore rispetto ai paesi in via di sviluppo per il più basso tasso di mortalità per le malattie infettive (con eccezione della tubercolosi), ma mostrano invece frequenze di mortalità nettamente più accentuate (se confrontate con quelle dei paesi industrializzati) per le malattie cardiovascolari e cerebrovascolari.
La cura e la prevenzione dell'epidemia corrente
La tab. I riassume e quantifica (con stime riferite al 1980) le osservazioni fatte sopra. Essa mostra che i tumori sono attualmente la causa di circa il 20% dei decessi nei paesi sviluppati, contro il 5,5% dei paesi cosiddetti in via di sviluppo; le malattie cardiovascolari rappresentano rispettivamente il 54 e il 19%, e le malattie infettive e parassitarie il 7,6 e il 40%.Il modesto contributo delle malattie infettive alla mortalità nei paesi industrializzati deve essere ricondotto a un complesso di fattori di carattere ambientale e relativi allo stile di vita: buono stato di nutrizione, ridotta dimensione del nucleo familiare, consumo di acque non contaminate da feci, pastorizzazione del latte, controllo dei vettori di alcune malattie, educazione dei genitori alla cura dei bambini, programmi di vaccinazione. Più modesto, secondo la tesi sostenuta da T. McKeown (v., 1976), deve essere giudicato, specialmente sino a metà degli anni trenta, il contributo apportato dalle terapie mediche al declino della mortalità per malattie infettive, anche nel caso della tubercolosi e della polmonite.Stime sulla proporzione delle malattie suscettibili di un trattamento efficace (amenable to intervention) - tra le quali compaiono malattie infettive come la tubercolosi e la sifilide, il diabete, l'ipertensione e l'ulcera duodenale - suggeriscono che nel corso degli ultimi decenni la mortalità per cause ritenute curabili si è ridotta, ma in maniera nettamente inferiore a quanto si sarebbe voluto e a quanto vantato da alcuni.
La tab. II tenta una sintesi delle conoscenze disponibili e utili per prevenire alcuni tipi di tumore. La tab. III, oltre a riportare informazioni sui fattori di rischio meglio conosciuti per le malattie cardiovascolari, mostra che per alcuni di essi vi è stata una marcata modificazione nel corso del periodo considerato. Per meglio inquadrare tutti questi dati e perché essi possano essere inseriti adeguatamente in programmi di sanità pubblica, occorre considerare alcuni aspetti generali: un primo aspetto è che non sempre è indispensabile (né lo è mai stato in passato) conoscere l'agente specifico di una malattia e tantomeno il suo meccanismo d'azione per procedere all'applicazione pratica, sia in campo curativo che preventivo, di informazioni parziali o sintetiche. Un secondo aspetto è che in medicina, ma specie in riferimento alle malattie cronico-degenerative quali sono i tumori e le malattie cardiovascolari, le relazioni causali sono sempre di tipo probabilistico, sono il risultato dell'interazione, con molte variabili, tra uno o più fattori causali e la suscettibilità dell'individuo; ciò può spiegare, in alcuni casi, la mancata efficacia di un intervento valutato come preventivo. Un terzo aspetto fa riferimento al fatto che è necessario adottare una buona dose di buon senso nell'affrontare problemi di medicina preventiva: per ridurre l'incidenza delle malattie cardiovascolari, per esempio, mentre non esistono le basi per proporre o vedere attuate vaste campagne come quella a favore delle terapie anticolesterolemizzanti, ci sono buoni argomenti a favore del controllo della alimentazione mediante la riduzione del consumo dei grassi, soprattutto animali.
Nel 1982 il grande pubblico e i medici vengono informati della comparsa sulla scena della sanità pubblica e della società di una nuova malattia, la sindrome di immunodeficienza acquisita (AIDS, acronimo delle equivalenti parole inglesi). Il bilancio epidemiologico della malattia è inquietante: 300.000 morti in dieci anni, 270.000 casi conclamati, 8 milioni di sieropositivi stimati nei cinque continenti. Il fatto che ha sconcertato l'organizzazione sanitaria e la scienza medica è che l'AIDS, dopo una lunga latenza, è comparsa mettendo in crisi un ordine consolidato: la malattia in quanto infettiva appare anacronistica, in quanto imprevista e incurabile si dimostra eversiva. È un fenomeno drammatico che si associa ad altri fenomeni dello stesso segno, e assieme rendono conto della tendenziale divaricazione o autonomia dei termini 'sanità' e 'salute'. In un sempre maggior numero di casi la salute del singolo e anche delle collettività si difende e viene promossa perseguendo obiettivi sociocomportamentali, potenziando i comportamenti positivi e combattendo quelli negativi.
Disuguaglianze nel campo della salute e della sanità
In tutti i paesi per i quali abbiamo dati disponibili, i tassi di mortalità sono più alti per le classi più basse; le differenze sono di dimensioni consistenti e persistenti, nelle diverse età e nei due sessi, anche con tassi due volte più grandi nei gruppi sociali più svantaggiati. Un allargamento di tali disuguaglianze risulta possibile in quei paesi dove sono disponibili serie temporali di dati di mortalità. Dati europei riferiti agli anni sessanta, che usano come indicatori sia gli anni di studio, sia la professione, mostrano tre diversi ordini di intensità: differenze lievi in Olanda, Danimarca, Norvegia e Svezia; differenze rilevanti in Inghilterra, Ungheria e Finlandia; differenze ancora più evidenti in Francia. Per gli uomini le differenze rimangono costanti negli ultimi due decenni nei paesi nordici, mentre tendono ad accentuarsi in Francia, Ungheria e Inghilterra. Per le donne le differenze sono sovrapponibili a quelle degli uomini ma meno pronunciate. La mortalità generale in Italia negli anni ottanta (v. tab. IV), studiata mediante indicatori sociali quali istruzione, abitazione e posizione professionale, presenta differenze sociali molto pronunciate, soprattutto tra gli uomini giovani-adulti e nelle regioni del Centro-nord; l'ordine di grandezza di queste differenze colloca l'Italia, assieme alla Francia, nella fascia con più accentuate disuguaglianze nella mortalità. Le disuguaglianze interessano quasi tutte le cause di morte e con particolare intensità quelle influenzate da fattori di rischio prevenibili.
Formulare più ampie spiegazioni delle differenze mostrate dai risultati descrittivi rappresenta un impegno sicuramente apprezzabile, anche per elaborare più adeguati programmi di sanità pubblica tendenti a ridurre le ineguaglianze. In effetti allo stato attuale fanno ancora difetto conoscenze più approfondite in relazione ad alcuni passaggi critici: la valutazione della direzione e del peso dei meccanismi di selezione capaci di spingere i soggetti con peggiore stato di salute in basso nella scala sociale; l'adozione di indicatori sociali più sicuri per eseguire confronti spazio-temporali; la ricerca sui differenziali sociali per meglio definire le esposizioni a fattori di rischio e a fattori protettivi per specifiche patologie. È tuttavia già possibile assumere ipotesi di lavoro dai dati disponibili, ammettendo in particolare che, tra i diversi determinanti della mortalità differenziale, alcuni sono sicuramente riconducibili al gruppo delle esposizioni professionali e dello stile di vita, altri a un diverso accesso alla diagnosi e alla cura con conseguente ridotta efficacia delle prestazioni sanitarie.
3. Conclusioni
L'importanza delle modifiche ambientali per i miglioramenti sanitari conseguiti in passato, specie nel campo delle malattie infettive; la crescente consapevolezza dei limiti dell'adozione terapeutica con particolare riferimento alle malattie che con più alta frequenza portano all'invalidità e alla morte; l'eccessivo costo di certa attività diagnostica e curativa; l'imperativo demografico rappresentato dall'invecchiamento della popolazione e dal sempre più elevato indice di dipendenza; la certezza che una proporzione non trascurabile di casi di morte prematura e di invalidità sono evitabili; la presenza di crescenti differenze sanitarie e quindi di ineguaglianze tra paesi diversi e tra gruppi sociali diversi; la questione del razionamento dell'assistenza sanitaria: sono questi gli elementi che hanno definitivamente messo in crisi l'igiene e gli interventi sulla salute condotti nel passato, e sono tutti elementi da considerare nella fondazione di un nuovo approccio alla sanità pubblica e nelle sue varie articolazioni, politico-economiche, istituzionali, della formazione e della ricerca.L'impostazione teorica adottata in questo campo dall'Organizzazione Mondiale della Sanità (OMS) può essere di grande utilità specie se, in fase di applicazione, recuperando i ritardi e gli errori già accumulati, verrà adeguata alle conoscenze e alle verifiche più recenti. Nel 1981 l'Organizzazione Mondiale della Sanità ha adottato la Strategia globale della salute per tutti entro l'anno 2000, basata sulla Dichiarazione di Alma Ata del 1978 che poneva al centro del sistema le cure sanitarie primarie. La strategia vuole che, entro l'anno 2000, "tutti i cittadini di tutti i paesi abbiano raggiunto perlomeno un livello di salute tale da poter lavorare in modo produttivo, partecipando attivamente alla vita sociale della propria comunità" (v. World Health Organization, 1981). I tre principali obiettivi sono: la promozione di un modo di vivere sano, la prevenzione delle malattie evitabili, la riabilitazione dei soggetti invalidi. Gli stessi obiettivi sono stati in seguito ulteriormente precisati: ad esempio l'Ufficio regionale per l'Europa dell'OMS ha individuato 38 targets più specifici che comprendono la riduzione della mortalità da malattie cardiovascolari e da incidenti, la diffusione dell'immunizzazione, l'abbassamento dei livelli di rischio dovuti a fattori comportamentali (come il fumo e l'alcolismo), i miglioramenti ambientali, l'educazione alla salute. Il target numero uno stabilisce che l'equità nell'assistenza è un obiettivo fondamentale per tutti gli Stati membri. L'indirizzo è di passare dalle cure mediche primarie alle cure sanitarie primarie, intendendo con queste ultime un approccio sociale molto più ampio, in quanto riferito non solo agli individui ma alle popolazioni e tendente a coinvolgere varie categorie di persone oltre che gli operatori specializzati. La Carta di Ottawa del 1986 ha specificato meglio il concetto di 'promozione sanitaria' sottolineando la necessità di: elaborare una politica pubblica che appoggi le iniziative sanitarie; creare ambienti di supporto a tale politica; rafforzare l'azione comunitaria; sviluppare le abilità professionali; modificare gli orientamenti dei servizi sanitari. Sulla scia del programma Salute per tutti entro l'anno 2000 è stato formulato il progetto Città sane in Europa, che prevede che le città coinvolte intraprendano tra le altre le seguenti azioni: effettuare una diagnosi di comunità sulla situazione della sanità urbana ponendo particolare attenzione alle ineguaglianze, a maggior ragione quando (come avviene anche nei paesi industrializzati) viene programmato il razionamento dell'assistenza sanitaria; stabilire efficaci rapporti fra le città e le istituzioni educative; verificare il potenziale di promozione sanitaria delle attività svolte; avviare una grande campagna di sanità urbana, coinvolgendo i cittadini; adottare misure specifiche di miglioramento sanitario basate sui principî e, in alcuni casi, l'efficienza della Salute per tutti, monitorandone e valutandone l'efficacia. (V. anche Epidemie; Malattie; Morbosità; Psichiatria).
Bibliografia
Acheson Report, Public health in England, London 1988.
Ashton, J., Future scenarios for public health in Europe, in "European journal of public health", 1992, II, pp. 54-59.
Ashton, J. (a cura di), Health city, London 1992.
Bo, G., Igiene e medicina preventiva, in "Giornale di igiene e di medicina preventiva", 1984, XXV, pp. 248-278.
Buiatti, E., Carnevale, F., Geddes, M., Macicco, G., Trattato di sanità pubblica, Roma 1993.
Carnevale, F., Moriani, G., Storia della salute dei lavoratori, Verona 1986.
Castiglioni, A., Storia dell'igiene, in Trattato italiano di igiene (a cura di O. Casagrande), vol. I, Torino 1926.
Cherubini, A., Medicina e lotte sociali (1900-1920), Roma 1980.
Cherubini, A., Preludi di medicina sociale in Italia (1850-1900), Roma 1980.
Cipolla, C.M., Il burocrate e il marinaio, Bologna 1992.
Cosmacini, G., Storia della medicina e della sanità in Italia, Roma-Bari 1987.
Cosmacini, G., Medicina e sanità in Italia nel ventesimo secolo, Roma-Bari 1989.
Cosmacini, G., Storia della medicina e della sanità nell'Italia contemporanea, Roma-Bari 1994.
Costa, G., Faggiano, F. (a cura di), L'equità nella salute in Italia. Rapporto sulle diseguaglianze sociali in sanità, Milano 1994.
Della Peruta, F. (a cura di), Sanità e società. Veneto, Lombardia, Piemonte, Liguria. Secoli XVII-XX, Udine 1989.
Giovanardi, A., Evoluzione dell'igiene e suoi attuali orientamenti. Prolusione al corso ufficiale d'Igiene, tenuta il 6 aprile 1948, in "Annali di sanità pubblica", 1948, IX, pp. 1416-1439.
Giovanardi, A., L'igiene tra passato e futuro, in "L'igiene moderna", 1990, XCIII, pp. 841-848.
Institute of Medicine, The future of public health, Washington 1988.
McKeown, T., The role of medicine. Dream, mirage or nemesis?, Nuffield 1976 (tr. it.: La medicina: sogno, miraggio o nemesi?, Palermo 1978).
Panizza, B., Brevi preliminari storici di igiene e polizia medica, Treviso 1912.
Panzeri, G., La nascita della polizia medica: l'organizzazione sanitaria nei vari Stati italiani, in Storia d'Italia Einaudi. Annali 3. Scienza e tecnica, Torino 1980.
Pogliano, C., L'utopia igienistica, in Storia d'Italia Einaudi. Annali 7. Malattia e medicina, Torino 1984.
Rosen, G., From medical police to social medicine, New York 1974.
Seppilli, A., Riflessioni sull'igiene nel 1982, in "Nuovi annali di igiene e di microbiologia", 1982, LXXXIII, pp. 869-873.
Sigerist, H.E., Landmarks in the history of hygiene, London-New York 1956.
Signorini, L.F., Bo, G., Vanini, G.C., Radici ed evoluzione dell'igiene in Italia e nel mondo, in "Giornale di igiene e di medicina preventiva", 1984, XXV, pp. 200-278.
Vineis, P., Capri, S., La salute non è una merce. Efficacia della medicina e politiche sanitarie, Torino 1994.
World Health Organization, Global strategy for health for all by the year 2000, Geneva 1981.